Apnee în somn: ghid informativ complet
Redactor specializat
Biochimist, psihoterapeut, formare nutriție și terapii complementare
Studii: Facultatea de Biologie și Masterul în Biochimie.
Alte formări: cursuri acreditate de Lucrător Social, Manager proiect și Antreprenoriat, Hipnoză Clinică, Relaxare și Terapie Ericksoniană.
Respirația este un proces fundamental, care se desfășoară, în cea mai mare parte a timpului, în afara atenției și a voinței noastre. Deși nu conștientizăm, respirăm fără oprire, de minim 23.000 de ori pe zi. Chiar dacă ignorăm mare parte dintre aceste respirații, în stare de veghe ne dăm seama imediat dacă apar dificultăți de respirație (dispnee) și încercăm să remediem acest lucru. Mai grav este atunci când apar probleme respiratorii în somn, pentru că cel mai adesea nu ne dăm seama de ele. În somn, respirația se poate opri, fără ca noi să realizăm că am rămas fără aer. Tulburarea care determină aceste pauze în respirație când dormim poartă denumirea de apnee în somn, derivată din grecescul apnoia, care înseamnă ”fără suflare”.
Cel mai frecvent tip de apnee în somn este apneea obstructivă, care implică colapsul țesuturilor căilor aeriene superioare și limitarea fluxului de aer. În apneea obstructivă în somn, colapsul căilor respiratorii se încheie, în cele din urmă, printr-o scurtă trezire, moment în care căile respiratorii se redeschid și persoana își reia respirația. În cazuri severe, oprirea respirației poate apărea o dată pe minut în timpul somnului și poate duce la perturbări profunde ale odihnei. În plus, întreruperea repetată a respirației normale poate duce la o reducere semnificativă a nivelului de oxigen din sânge, cu o serie de consecințe grave pe termen lung.
Cel mai frecvent simptom în cazuri de apnee în somn este sforăitul, care marchează întreruperile de respirație. Mulți pacienți au o stare de somnolență pronunțată a doua zi și descriu somnul ca fiind superficial, fragmentat sau neînviorător. Cu toate acestea, majoritatea persoanelor cu apnee în somn nu își dau seama de pauzele de respirație pe care le au atunci când dorm și pot pune stările de oboseală din timpul zilei pe seama altor factori.
Apneea în somn rămâne o afecțiune subdiagnosticată, cu toate că poate avea multiple efecte negative pe termen lung și poate duce la o serie de probleme care implică întregul organism. De regulă, este descoperită întâmplător, de exemplu la un consult pulmonar când medicul recomandă un studiu de somn. Tocmai de aceea, un Ghid informativ este necesar atât pentru uzul general, dar mai ales pentru persoanele care au un risc crescut de a dezvolta această tulburare, ca să o poată recunoaște și trata cât mai din timp.
Ce este apneea în somn
Apneea în somn face parte din grupul tulburărilor frecvente de somn, asemeni insomniei sau sindromului picioarelor neliniștite, tulburare în care pauzele de respirație sau perioadele de respirație superficială, în timpul somnului, apar mai des decât în mod normal. Aceste episoade de apnee în somn pot dura de la câteva secunde până la câteva minute și se întâmplă de mai multe ori pe noapte. Pauzele de respirație sunt marcate de sforăit puternic, iar, pe măsură ce respirația se reia, poate să apară un sunet ca un fornăit, determinat de încercarea de trage aer în piept.
Cei afectați de apnee în somn pot experimenta somnolență în timpul zilei, dificultăți de concentrare, tulburări de dispoziție, depresie, iar la copii, poate provoca hiperactivitate sau probleme comportamentale.
”Manifestările de debut variază în funcție de fiecare organism în parte precum și de gravitatea și de vechimea tulburărilor de somn De multe ori se manifestă, în primul rând, prin tulburări cardiovasculare apărute spontan sau la vârste tinere, sau prin agravarea unor boli cardiovasculare vechi, controlate bine inițial. Adesea pacientul nu se plânge de un somn cu probleme. În cazuri destul de rare, prima manifestare e un infarct cardiac în timpul somnului sau un accident vascular cerebral.”, specifică dr. Ștefan Gigea, medic pneumolog cu competență în somnologie, pe site-ul cardiorec.com
Multe persoane cu apnee în somn nu știu că au această afecțiune, fiind semnalată adesea de partenerul de somn sau de un alt membru al familiei. În cadrul unui studiu de somn, diagnosticul de apnee în somn presupune înregistarea a mai mult de cinci pauze de respirație pe oră.
Dintre tipurile de apnee în somn, apneea obstructivă este o tulburare comună, ce afectează între 936 de milioane — 1 miliard de persoane cu vârste cuprinse între 30 și 69 de ani la nivel global și până la 30% dintre persoanele în vârstă. Apneea în somn este mai frecventă la bărbați decât la femei, într-un raport de aproximativ 2:1 și apare mai des la persoanele supraponderale.
Tipuri de apnee în somn
Există trei tipuri de apnee în somn:
- apnee obstructivă în somn (OSA), în care respirația este întreruptă de o blocare a fluxului de aer la nivelul căilor aeriene
- apnee centrală în somn (CSA), în care respirația se oprește, pur și simplu, în timpul somnului, pentru că nu mai ajung semnale de la creier care să determine respirația
- apnee mixtă, care reprezintă o combinație a celor două de mai sus.
În jur de 84% dintre cazurile de apnee în somn sunt reprezentate de forma obstructivă, în vreme ce apneea centrală în somn apare în circa 0,9% dintre cazuri, iar 15% din cazuri sunt mixte.
Apnee obstructivă în somn
Așa cum am precizat deja, apneea obstructivă în somn este cea mai comună formă de apnee în somnLa nivel global se apreciază că aproximativ 936 de milioane de adulți, cu vârsta cuprinsă între 30 și 69, de ani (atât bărbați, cât și femei), suferă de apnee obstructivă în somn ușoară până la severă; aproximativ 425 de milioane de adulți cu vârsta cuprinsă între 30 și 69 de ani au apnee în somn moderată până la severă
Apneea obstructivă în somn este asociată cu patru caracteristici cheie:
- căi aeriene superioare înguste, blocate sau pliabile
- funcționare ineficientă a mușchiului dilatator faringian în timpul somnului
- îngustarea căilor respiratorii în timpul somnului
- controlul instabil al respirației
Alți factori de risc includ supraponderalitatea, antecedentele familiale ale afecțiunii, alergiile și amigdalele mărite.
Apneea obstructivă în somn este o boală a căilor aeriene superioare, care determină oprirea intermitentă a ventilației, provocând hipoxie și hipercapnie din cauza colapsului periodic al țesutului moale de la nivelul cavității bucale și gâtului, ceea ce determină o presiune asupra traheei. Apneea în somn ocazională, ușoară poate să apară la mulți oameni și, adesea, nu este semnficativă, Dar apneea obstructivă cronică severă în somn necesită tratament pentru a preveni scăderea oxigenului din sânge (hipoxemie), privarea de somn și alte complicații.
Sforăitul este o constatare frecventă la persoanele cu sindromul de apnee obstructivă în somn. Deși nu toată lumea care sforăie întâmpină dificultăți de respirație, sforăitul în combinație cu alți factori de risc s-a dovedit a fi predictiv pentru apneea obstructivă în somn. Cu toate acestea, volumul sforăitului nu indică severitatea obstrucției. Atunci când căile aeriene superioare sunt blocate foarte mult, mișcarea aerului este atât de îngreunată, încât este posibil să nu se mai producă un sunet semnificativ.

Pe de altă parte, un sforăit foarte puternic nu înseamnă neapărat că o persoană are sindrom de apnee în somn. Semnul care sugerează cel mai mult apneea în somn apare atunci când sforăitul încetează și urmează pauza în respirație, care determină o microtrezire, asociată cu un sunet specific, rezultat din încercarea de a trage aer în piept. Până la 78% dintre genele asociate cu sforăitul obișnuit cresc, de asemenea, riscul de AOS.
Riscul de AOS crește în funcție de o serie de factori precum:
- creșterea greutății corporale
- fumatul activ
- vârsta
- prezența diabetului zaharat
Alți indicatori ai AOS includ:
- hipersomnolența,
- obezitatea (IMC ≥ 30),
- circumferința mare a gâtului: circa 410 mm la femei și 430 mm la bărbați
- amigdale mărite
- volum mare a limbii
- micrognație (dezvoltare insuficientă a maxilarelor)
- dureri de cap matinale
- iritabilitate/schimbări de dispoziție/depresie
- dificultăți de învățare și/sau memorie
- disfuncție sexuală.
Apneea obstructivă în somn este asociată cu risc crescut de boli cardiovasculare, accident vascular cerebral, hipertensiune arterială, aritmii, diabet și accidente determinate de lipsa de somn.
De asemenea, apneea obstructivă în somn este asociată cu probleme în funcționarea în timpul zilei, cum ar fi somnolența, accidentele auto, probleme psihologice, scăderea funcționării cognitive și reducerea calității vieții.
Apnee centrală în somn
În apneea centrală de somn pură sau în respirația Cheyne-Stokes, centrii de control respirator ai creierului sunt dezechilibrați în timpul somnului. Mecanismele de feedback neurologic care monitorizează nivelurile de dioxid de carbon din sânge nu funcționează suficient de repede pentru a menține o frecvență respiratorie uniformă, respirația fiind marcată de momente de apnee și tahipnee, chiar și în timpul stării de veghe.
Spre deosebire de apneea obstructivă de somn, în cazul apneei centrale nu există senzația că persoana se luptă să respire, nici mișcări ale pieptului care să arate că organismul încearcă să inhaleze aerul. Pur și simplu, respirația încetează pentru o perioadă, apoi se reia. După episodul de apnee, respirația poate fi mai rapidă (tahipnee) pentru o perioadă de timp, un mecanism compensator pentru a elimina gazele reziduale reținute și a absorbi mai mult oxigen.
În timp ce doarme, un individ normal este „în repaus” în ceea ce privește sarcina cardiovasculară. La o persoană sănătoasă, respirația este regulată în timpul somnului, iar nivelurile de oxigen și de dioxid de carbon din sânge rămân destul de constante. Orice scădere bruscă de oxigen sau exces de dioxid de carbon (chiar dacă este mic) stimulează puternic centrii respiratori ai creierului, determinând semnale de respirație. În cazul persoanelor cu apnee centrală în somn, modificarea nivelurilor de oxigen sau de dioxid de carbon nu este semnalizată suficient de rapid, astfel încât pot să apară perioade de hipopnee sau oprire totală a respirației.
Hipoxia și hipercapnia au anumite efecte semnificative asupra organismului. Dr obicei, frecvența cardiacă crește (în cazul în care nu există anumite probleme legate de mușchiul inimii sau de sistemul nervos autonom, care să facă imposibilă această creștere compensatorie). Zonele mai translucide ale corpului vor prezenta o nuanță albăstruie sau întunecată (cianoză).
Apneea centrală poate să apară și în cazul supradozelor de medicamente care sunt deprimante respiratorii (cum ar fi heroina și alte opiacee), ce amortizează activitatea centrilor de control respirator din creierul. În apneea centrală în somn, chiar starea de relaxare specifică somnului are acest efect inhibitor asupra centrilor respiratori din creier. Dacă pauza de respirație este suficient de lungă, procentul de oxigen din circulație poate scădea la un nivel mai mic decât cel normal (hipoxemie), iar concentrația de dioxid de carbon poate crește la un nivel mai mare decât cel normal (hipercapnie). La rândul lor, aceste condiții de hipoxie și hipercapnie vor declanșa efecte suplimentare asupra organismului (cum ar fi Respirația Cheyne-Stokes).
Celulele creierului au nevoie de oxigen constant pentru a trăi, iar dacă nivelul de oxigen din sânge scade pentru o perioadă mai lungă de timp, pot apărea leziuni ale creierului și chiar moartea.
O tulburare sistemică, apneea centrală în somn este asociată cu o gamă largă de efecte, inclusiv risc crescut de accidente de mașină, hipertensiune arterială, boli cardiovasculare, infarct miocardic, accident vascular cerebral, fibrilație atrială, rezistență la insulină și diabet, incidență mai mare a cancerului și neurodegenerare. Efectele exacte ale afecțiunii depind de cât de severă este apneea și de caracteristicile individuale ale persoanei.
Sindromul metabolic este frecvent asociat cu apneea în somn, atât cea obstructivă cât și cea central.
”Această tulburare, care include hipertensiune arterială, niveluri anormale de colesterol, glicemie crescută și o circumferință crescută a taliei, este legată de un risc mai mare de a dezvolta boli de inimă.”, spune dr. Oana Cuzino pe site-ul doc.ro.
Cauzele apneei în somn
Apneea obstructivă în somn este cauzată cel mai adesea de grăsimea excesivă acumulată în zona gâtului. Astfel, afecțiunea are o asociere puternică cu anumite măsuri ale obezității, cum ar fi dimensiunea gâtului, greutatea corporală sau indicele de masă corporală.
Alte cauze ale afecțiunii includ anumite probleme medicale, cum ar fi hipotiroidismul sau mărirea amigdalelor. Afecțiunea este mai frecventă la pacienții cu bărbie retrasă (retrognatie).
Apneea în somn poate afecta oamenii indiferent de sex, rasă sau vârstă. Cu toate acestea, factorii de risc includ:
- sexul masculin
- obezitatea
- vârsta peste 40 de ani
- circumferință mare a gâtului
- amigdalele sau limba mărite
- maxilarul superior îngust
- congestie nazala
- alergii
- micrognație sau retrognație
- reflux gastroesofagian
- antecedente familiale de apnee în somn
- fumat
Alcoolul, sedativele și tranchilizantele pot favoriza, de asemenea, apariția apneei în somn prin relaxarea mușchilor gâtului. Persoanele care fumează tutun au o rată de trei ori mai mare de a dezvolta apnee în somn, comparativ cu nefumătorii.
Apneea centrală în somn este asociată mai des cu următorii factori de risc:
- sex masculin
- vârstă peste 65 de ani
- tulburări cardiace, cum ar fi fibrilația atrială sau defecte ale septului atrial
- accident vascular cerebral
Când respirația este întreruptă, dioxidul de carbon se acumulează în sânge. Chemoreceptorii din fluxul sanguin semnalează nivelurile ridicate de dioxid de carbon, iar creierul trimite semnale care determină trezirea persoanei, astfel încât se reia respirația normală restabilind nivelul de oxigen, iar persoana adoarme din nou. În cazul apneei în somn, acest reglaj este afectat, trunchiul cerebral nu trimite suficiente semnale care reglează peretele toracic sau mușchii faringieni, ceea ce determină colapsul faringelui.
Ce simptome are apneea în somn
Principala manifestare a apneei în somn este reprezentată de pauzele de respirație, care sunt însoțite frecvent de sforăit. Majoritatea celorlalte simptome însoțitoare sunt nespecifice și pot apărea și în alte situații, astfel încât este nevoie de un diagnostic diferențial, care presupune, de regulă, un studiu de somn.
”Sforăitul puternic, gâfâirea după aer în timpul somnului, xerostomia (gură uscată), insomnia, hipersomnia, sufocarea nocturnă și deficitele de atenție sunt câteva dintre numeroasele simptome care pot fi observate la pacienții cu AOS.”, arată cercetătorul R. Hirani, de la New York Medical College.
Astfel, apneea în somn poate fi asociată cu:
- Episoade de somnolență excesivă în timpul zilei
- Scăderea vigilenței și a concentrării, ceea ce poate afecta eficiența muncii și crește riscul de accidente, la locul de muncă sau în trafic
- Complicații ale unor boli precum patologia cardiovasculară sau sindromul metabolic
- Risc crescut de cardiopatie ischiemică, insuficiență cardiacă, infarct sau accident vascular
- Hipertensiune arterială
- Rezistența la insulină și risc crescut de apariție a diabetului de tip II
- Iritabilitate, scăderea energiei, schimbări dispoziționale bruște, depresie
- Afectarea memoriei, inclusiv creșterea riscului unor boli grave, precum maladia Alzheimer sau alte forme de demență
”Există și cazuri grave în care pur și simplu organismul cedează și apar toate în același timp – somnolența, glicemie necontrolată, hipertensiune necontrolată, iar atunci trebuie intervenit de urgență pentru că este un risc vital.”, precizează dr. Ștefan Gigea.
Deși pacienții cu apnee în somn sunt expuși unui risc mai mare de boli cardiovasculare, precum și de tulburări metabolice, de regulă acestea nu sunt urmare directă a AOS, ci, mai degrabă, consecințe ale unui stil de viață sedentar și ale obezității, caracteristice multor pacienți cu apnee în somn.

Hipertensiunea arterială cauzată de apneea în somn este distinctă de majoritatea cazurilor de hipertensiune arterială (așa-numita hipertensiune arterială esențială), în sensul în care valorile acesteia nu scad semnificativ, ci pot rămâne destul de mari și atunci când individul doarme.
În cazul apneei în somn, creierul nu răspunde la schimbarea nivelurilor gazelor respiratorii din sânge. Efectele imediate ale apneei centrale în somn asupra organismului depind de cât durează pauzele în respirație și cât de puternic este afectat echilibrul gazelor în corp. În cel mai rău caz, apneea centrală de somn poate provoca moarte subită în timpul somnului. Scăderea nivelului de oxigen din sânge poate declanșa convulsii, iar dacă există deja o tulburare convulsivă (precum epilepsia), se poate agrava în prezența apneei în somn.
La adulții cu boală coronariană, o scădere severă a nivelului de oxigen din sânge poate provoca angină pectorală, aritmii sau atacuri de cord (infarct miocardic).
Episoadele recurente de apnee de lungă durată (pe perioada mai multor luni și chiar anilor), pot determina o creștere a nivelului de dioxid de carbon din sânge și modificarea pH-ul sanguin, suficient pentru a provoca acidoză respiratorie.
Complicații ale apneei în somn
Apneea obstructivă în somn este o afecțiune medicală gravă. Oboseala și somnolența în timpul zilei, problemele cardiovasculare și problemele oculare sunt considerate complicații potențiale ale acestei afecțiuni.
Persoanele cu apnee în somn au o sensibilitate mai mare la infecții respiratorii și alergii, această tulburare fiind un factor de risc și în cazul infecției cu COVID-19, putând determina unele complicații severe.
Boala Alzheimer și apneea obstructivă severă în somn sunt legate, deoarece, la persoanele cu apnee în somn, există o creștere a proteinei beta-amiloid, precum și deteriorarea substanței albe. Aceștia sunt principalii indicatori ai bolii Alzheimer, care, în acest caz, provine din lipsa unei odihne adecvate, ceea ce duce la neurodegenerare.
Pacienții de vârstă mijlocie cu apnee au o probabilitate mai mare de a dezvolta Alzheimer la o vârstă mai înaintată, iar multe persoane cu Alzheimer au apnee în somn.
Apneea în somn este asociată și cu o serie de probleme metabolice.
” AOS a fost legat, de asemenea, de mai multe tulburări metabolice, cum ar fi rezistența la insulină, diabetul zaharat de tip II, sindromul metabolic și boala ficatului gras non-alcoolică.”, precizează dr. Hirani.
Diagnosticul de apnee în somn
Simptomele clinice joacă un rol cheie în diagnosticul apneei în somn, deși niciun simptom nu este specific doar pentru această afecțiune.
Dacă există o suspiciune ridicată privind apneea în somn, pot fi utilizate chestionarele și scalele de punctare a simptomelor pentru a crește acuratețea diagnosticului. Chestionarele de screening sunt utilizate în ambulatoriu, pentru pacienții simptomatici, pentru a determina dacă un pacient trebuie să fie supus polisomnografiei.
Clasificarea Mallampati (examinarea orificiului orofaringian) este utilizată pentru a evalua dacă mărirea amigdaliană, uvulară și a limbii afectează volumul căilor respiratorii.
Chestionarele utilizate pentru completarea diagnosticului
Chestionarele sunt sensibile, dar nu foarte specifice, prin urmare, atunci când un pacient are scoruri scăzute, este util să se încerce să se reducă probabilitatea de diagnosticare a AOS, în unele cazuri evitând necesitatea de a continua cu polisomnografie.
STOP-bang
Chestionarul STOP-bang include întrebări despre sforăit, oboseală, apnee observată, tensiune arterială, IMC, vârstă, circumferință gâtului și sex. Este unul dintre cele mai sensibile chestionare disponibile pentru utilizare în cadrul clinic. Fiecare parametru primește un punct; iar un scor >3 indică un risc ridicat de apnee în somn.
Scorul clinic al apneei în somn (SACS)
Acest chestionar include date despre circumferința gâtului, hipertensiunea arterială, sforăitul obișnuit și gâfâitul sau sufocarea nocturnă. Scorul variază de la zero la 100 și un scor mai mare de 15 crește probabilitatea de diagnostic cu apnee obstructivă în somn.
Chestionar Berlin
Chestionarul are zece secțiuni distribuite în trei categorii, care includ date despre sforăit, somn non-restaurator, somnolență în timpul conducerii, apnee în timpul somnului, hipertensiune arterială și IMC. Sunt atribuite puncte pentru fiecare categorie și pacientul este identificat ca risc ridicat sau risc scăzut pe baza punctajului obținut.
NoSAS
Sistemul evaluează cinci componente, inclusiv circumferința gâtului, IMC, sforăitul, vârsta și sexul. Se folosește o limită de opt puncte pentru a identifica pacienții cu tulburări de respirație în somn.
Polisomnografia (PSG)
Polisomnografia este standardul pentru confirmarea diagnosticului, totuși este costisitoare și nu este întotdeauna disponibilă.
”Un studiu de somn sau polisomnografia este un test care înregistrează informații detaliate despre cum se comporta pacientul în timpul somnului. Polisomnografia este cunoscută de comunitatea medicală ca fiind standardul de aur pentru evaluarea obiectivă a somnului. Utilitatea ei principală este în diagnosticul tulburărilor respirației în somn, cum ar fi apneea în somn centrală, dar și alte patologii de somn, cum ar fi narcolepsia, tulburările de mișcare legate de somn și parasomniile.”, arată dr. Gigea.
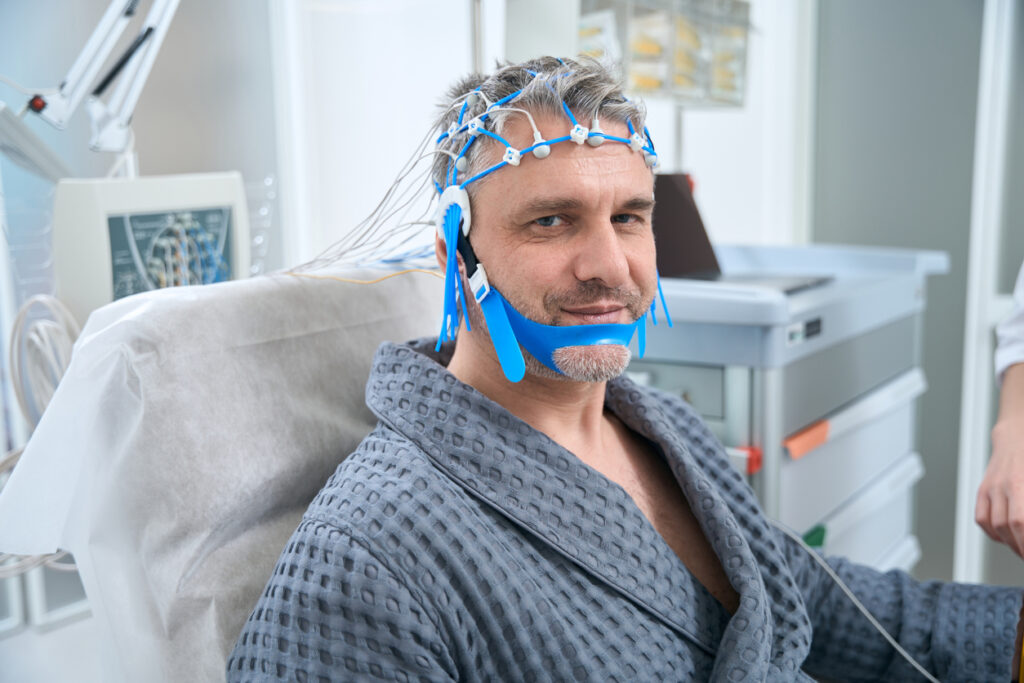
Abordarea preferată este efectuarea PSG peste noapte în laboratorul de studiu al somnului. Testarea apneei în somn la domiciliu poate fi utilizată pentru anumite populații de pacienți, respectiv cei care au o probabilitate mare pre-test de apnee în somn și nu au alte comorbidități. Cu toate acestea, dacă testarea la domiciliu nu este concludentă, trebuie efectuată polisomnografia în laborator.
Pentru pacienții cu comorbidități (boli cardiovasculare, slăbiciune a mușchilor respiratori secundară tulburărilor neuromusculare, antecedente de accident vascular cerebral sau alte boli ischemice, consum cronic de opioide) este preferabilă realizarea polisomnografiei în mediu clinic, mai degrabă decât acasă.
Mai mulți parametri sunt monitorizați în timpul polisomnografiei:
- Electroencefalografia (EEG),
- Electromiografia bărbiei (EMG)
- Electrooculografia (EOG)
- Electrocardiograma (EKG)
- Fluxul de aer respirator recomandat: monitorizarea simultană a două variabile fizice: temperatura aerului (pentru fluxul de aer termic) și presiunea aerului (pentru presiunea nazală),
- Efortul respirator
- Saturația de oxihemoglobină
Indicele de apnee- hipopnee (AHI)
Pentru a diagnostica OSA, se măsoară indicele de apnee-hipopnee (AHI), adică numărul de episoade apneice și hipopneice pe oră de somn.
”AHI reprezintă un indice calculat pe baza numărului de episoade de apnee împărțit la numărul de ore de somn în care s-au înregistrat respectivele episoade de apnee.”, explică dr. Victorița Mihaela Sandu, medic primar pneumologie pe site-ul medicover.ro
Apneea este considerată în cazul unui episod de oprire a fluxului de aer respirator pentru minim 10 secunde. Hipopneea reprezintă scăderea fluxului de aer, asociată fie cu o saturație scăzută a oxihemoglobinei, fie cu un episod de excitare.
- AHI mai mare ca 5 corespunde diagnosticului de apnee în somn.
- AHI mai mare sau egal cu cinci, dar mai mic de cincisprezece este clasificat drept apnee uşoară
- AHI mai mare sau egal cu cincisprezece, dar mai mic de treizeci este clasificat ca apnee moderată
- AHI mai mare sau egal cu treizeci este clasificat ca apnee severă
În funcție de AHI, medicul poate recomanda un anumit tip de tratament pentru apnee în somn.
”Tratament apnee în somn ușoară (AHI 5), medicul poate recomandă schimbări ale stilului de viață, eliminarea factorilor de risc asociați apneei: scăderea în greutate, renunțarea la alcool, la tutun.
Tratament apnee în somn – moderată sau severă (AHI peste 10) – Terapia cu presiune pozitivă continuă CPAP (Continuos Positive Airway Pressure) vizează reducerea numărului de pauze respiratorii care survin în timpul somnului și este considerat că fiind cel mai eficient tratament pentru apneea în somn de tip obstructiv moderată și severă.”, specifică dr. Sandu.
Tratamente pentru apnee în somn
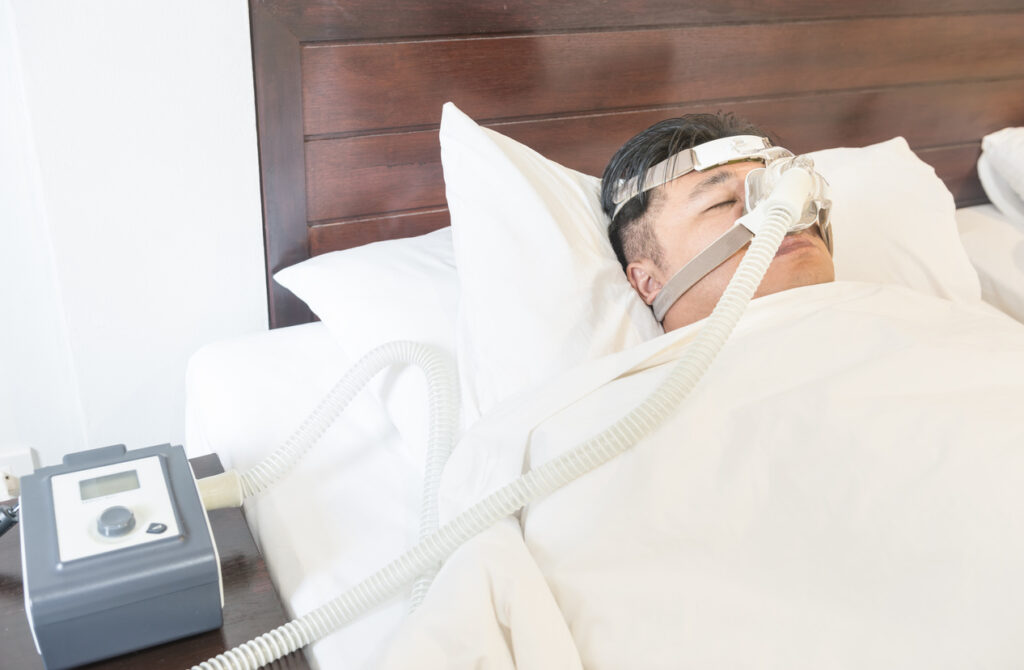
Tratamentul apneei în somn implică, de obicei, aplicarea în timpul somnului a unei presiuni pozitive continue a oxigenului la nivelul căilor respiratorii (CPAP), prin intermediul unei măști (bucală sau nazală) pentru a sufla aer în căile aeriene superioare. Deși CPAP nu tratează afecțiunea în sine, care poate fi rezolvată doar prin pierderea în greutate sau prin tratamentul afecțiunilor subiacente, dispozitivul previne colapsul căilor respiratorii și, astfel, ameliorează somnolența în timpul zilei.
În ceea ce privește eficiența CPAP, studiile au raportat o reducere de 33,3-48,3% a indicelui apnee hipopnee, la cel puțin 4 ore pe noapte de utilizare a CPAP la pacienții cu apnee în somn moderată.
Utilizarea tratamentului prin CPAP are un rol pozitiv în prevenirea acumulării proteinelor amiloide. Acest lucru restabilește, de obicei, structura creierului și diminuează afectarea cognitivă.
Dovezile sugerează că CPAP poate îmbunătăți aspecte legate de sensibilitatea la insulină, tensiunea arterială și somnolența în timpul zilei.
Fără tratament, apneea în somn crește riscul de atac de cord, accident vascular cerebral, diabet, insuficiență cardiacă, aritmii, obezitate și diverse tipuri de accidente.
Aparat pentru apneea în somn
Pentru apneea în somn moderată până la severă, se utilizează frecvent un dispozitiv de presiune pozitivă continuă a căilor respiratorii (CPAP) sau un dispozitiv de presiune pozitivă automată a căilor respiratorii (APAP).
Acestea deschid căile respiratorii ale pacientului în timpul somnului, prin intermediul aerului presurizat. Persoana poartă, de obicei, o mască facială din plastic, care este conectată printr-un tub flexibil la un mic aparat CPAP de lângă pat.
CPAP este considerată una dintre cele mai fiabile și eficiente metode de tratare a apneei în somn. De-a lungul anilor, au fost făcute multe modificări pentru a crește confortul și a adapta echipamentul nevoilor pacienților.
În ciuda beneficiilor sale, studiile sugerează că aproximativ 50-60% dintre pacienți întrerup utilizarea dispozitivelor CPAP în primul an de la prescrierea lor și aproximativ 15% întrerup după prima noapte de utilizare.
Deși terapia CPAP este eficientă în reducerea apneei și este mai puțin costisitoare decât alte tratamente, poate fi inconfortabilă pentru unele persoane care au o senzație de claustrofobie, au pielea sensibilă și se pot irita ușor la nivelul gurii sau nasului ori au senzația de presiune în piept și sufocare. Alte probleme includ uscăciunea gurii și a nasului, sângerările nazale, durere la nivelul buzelor și gingiilor.
EPAP nazal (Expiratory Positive Airway Pressure)
EPAP nazal este un dispozitiv asemănător unui bandaj plasat peste nări, care folosește propria respirație a unei persoane pentru a crea o presiune pozitivă în căile respiratorii pentru a preveni obstrucția respiratorie.
Dispozitive orale pentru apnee în somn
Unii oameni beneficiază de diverse tipuri de aparate orale, cum ar fi atela de avansare mandibulară, pentru a menține căile respiratorii deschise în timpul somnului. Presiunea pozitivă continuă a căilor respiratorii (CPAP) este cel mai eficient tratament pentru apneea obstructivă severă în somn, dar aparatele orale sunt considerate o abordare de primă linie egală, împreună cu CPAP, pentru apneea în somn ușoară până la moderată, conform recomandărilorAcademiei Americane de Medicină a Somnului (AASM).
La copii, tratamentul ortodontic pentru a extinde volumul căilor respiratorii nazale, cum ar fi expansiunea rapidă a palatului, în manieră nechirurgicală, este o procedură obișnuită pentru ameliorarea apneei de sonn. S-a descoperit că procedura scade semnificativ indicele de hipopnee-apnee și duce la rezolvarea pe termen lung a simptomelor clinice.
Expansiunea palatinală rapidă asistată de mini-implant (MARPE) a fost recent dezvoltată ca opțiune nechirurgicală pentru expansiunea transversală a maxilarului la adulți. Această metodă mărește volumul cavității nazale și al nazofaringelui, ducând la creșterea fluxului de aer și la reducerea excitației respiratorii în timpul somnului. Modificările sunt permanente, cu complicații minime.
Gutieră pentru apneea în somn
Tratamentul pentru apnee în somn poate include gutiere personalizate, dispozitive realizate. pe baza amprentei dentare, dintr-un material rigid, transparent sau colorat. Gutiera este prevăzută cu un sistem de avansare a mandibulei, care împiedică colapsul țesuturilor în partea din spate a gâtului și obstrucționarea căii respiratorii. În felul acesta, fluxul de aer spre trahee se menține normal, fiind împiedicate atât pauzele în respirație, cât și sforăitul.
Gutiera se utilizează noaptea și se poate ajusta pentru avansarea corespunzătoare a mandibulei, în funcție de necesitățile pacientului.
Operație pentru apnee în somn
Mai multe proceduri chirurgicale sunt folosite pentru a trata apneea în somn, deși acestea reprezintă, în mod normal, o a treia linie de tratament pentru cei la care tratamentul CPAP nu este util sau care au dificultăți legate de tolerarea terapiei CPAP sau de folosirea unor dispozitive bucale. Tratamentul chirurgical al apneei obstructive în somn trebuie să fie individualizat, pentru a aborda toate zonele anatomice de obstrucție.
În cazul obstrucției nazale, septoplastia și chirurgia cornetelor pot îmbunătăți pasajul de trecere a aerului, dar s-au dovedit a fi ineficiente în reducerea excitației respiratorii în timpul somnului.
În cazul obstrucției faringiene, amigdalectomia și uvulopalatofaringoplastia sunt principalele proceduri care pot ajuta la îndepărtarea blocajelor din calea fluxului de aer.
Aparatul „Pillar” este un tratament pentru sforăit și apnee obstructivă în somn, reprezentat de benzi subțiri și înguste de poliester, care sunt introduse în cerul gurii (palatul moale) folosind o seringă modificată și anestezic local, pentru a rigidiza palatul moale. Această procedură abordează una dintre cele mai frecvente cauze ale sforăitului și apneei în somn – vibrația sau colapsul palatului moale. Implantul Pillar are un efect moderat asupra sforăitului și al apneei obstructive în somn uşoare până la moderate. Un risc este acela că benzile de poliester pot ieși din palatul moale la aproximativ 10% dintre persoanele la care sunt implantate.
În cazul obstrucției hipofaringiene, avansarea bazei limbii prin avansarea tuberculului genial al mandibulei, suspensia limbii sau suspensia hioidă (denumită și miotomie sau avansarea hioidului) pot ajuta la diminuarea obstrucției la nivelul faringelui inferior.
Avansarea maxilomandibulară este considerată cea mai eficientă intervenție chirurgicală pentru persoanele cu apnee în somn, deoarece crește spațiul căilor respiratorii posterioare.
Alte opțiuni chirurgicale pot încerca să micșoreze sau să întărească excesul de țesut din gură sau gât.
Alte proceduri utile pentru tratamentul apneei în somn
Neurostimularea
Stimularea diafragmei, prin aplicarea ritmică a unor impulsuri electrice la nivelul diafragmei, a fost folosită pentru a trata apneea centrală de somn.
Un sistem de stimulare a căilor respiratorii superioare poate fi util la persoanele care nu pot folosi un dispozitiv de presiune pozitivă continuă a căilor respiratorii. Sistemul de stimulare a căilor respiratorii superioare aplică o stimulare electrică ușoară în timpul inspirației, care împinge limba ușor înainte pentru a deschide căile respiratorii.
Medicamente
În prezent, nu există dovezi suficiente pentru a recomanda vreun medicament pentru apnee în somn, Unele persoane pot beneficia de eszopiclonă, un sedativ folosit de obicei pentru a trata insomnia. Antidepresivul desipramină poate stimula mușchii căilor respiratorii superioare și poate reduce colapsabilitatea faringiană la persoanele care au o funcție musculară limitată a căilor respiratorii.
Unele ghiduri au sugerat că acetazolamida poate fi luată în considerare pentru tratamentul apneei centrale în somn. Zolpidemul și triazolamul pot fi, de asemenea, luate în considerare pentru tratamentul apneei centrale în somn, dar numai dacă pacientul nu are factori de risc subiacente pentru depresia respiratorie.
Dozele mici de oxigen sunt, de asemenea, folosite ca tratament pentru hipoxie, dar utilizarea lor este limitată din cauza efectelor secundare.
Presoterapia orală folosește un dispozitiv care creează un vid în cavitatea bucală, trăgând înainte țesutul moale al palatului. Această procedură s-a dovedit utilă la aproximativ 25 până la 37% dintre persoanele cu apnee în somn.
Spray pentru apnee în somn
Un studiu recent, publicat în revista științifică CHEST, a evidențiat potențialul curativ în cazul apneei în somn a unui medicament administrat printr-un spray nazal. Acesta poate fi o opțiune alternativă de tratament la pacienții cu apnee obstructivă în somn prin prevenirea ”prăbușirii” căilor aeriene superioare.
”Medicamentul este un un antagonist de canal de potasiu, 1/3 K+ (TASK) sensibil la acid TWIK, iar descoperirile noastre reprezintă prima investigație detaliată a acestui nou tratament la persoanele cu apnee obstructivă în somn, cu rezultate promițătoare”, a spus Amal M. Osman, PhD, de la laboratorul de somn al Universității Flinders.
„Medicamentul pe care l-am testat este conceput pentru a viza receptorii specifici care sunt exprimați pe suprafața căilor aeriene superioare, declanșându-i mai ușor să activeze mușchii din jur pentru a menține căile respiratorii deschise în timpul somnului. Deși mai este un drum lung de parcurs în ceea ce privește testarea clinică și dezvoltarea, studiul nostru arată că țintirea acestor receptori poate fi o cale promițătoare pentru tratamente viitoare.”, a adăugat cercetătorul.
Tratamente naturiste pentru apneea în somn
Este de la sine înțeles că o afecțiune ca apneea în somn nu poate fi tratata cu ajutorul unor remedii naturiste, dar acestea pot ajuta la ușurarea respirației în general, de exemplu la diminuarea congestiei și inflamației, care reprezintă cauze ale blocajului căilor respiratorii. Astfel, folosirea unei soluții decongestionante saline poate fi de ajutor, iar uleiurile esențiale cu efecte antiinflamatorii ( cum ar fi uleiul de lavandă, uleiul de eucalipt, uleiul de turmeric sau uleiul de cimbru) pot avea, de asemenea, beneficii la persoanele cu apnee în somn. În plus, ceaiurile calmante (mușețel, tei, lavandă) ajută și la odihnă, dat fiind că apneea în somn este asociată frecvent cu stări de anxietate și alte probleme legate de adormire și menținerea somnului.
De asemenea, se pot folosi anumite suplimente care să stimuleze musculatora respiratorie, precum magneziul, care se găsește în cantități semnificative în legume cu frunze verzi, banane, avocado, etc.
Pe lângă tratamentul în sine, gestionarea apneei în somn presupune o serie de modificări ale stilului de viață, incluzând:
- pierderea în greutate
- evitarea alcoolului
- renunțarea la fumat
- evitarea sedentarismului
- dormitul pe o parte sau cu capul și trunchiul mai ridicate, ceea ce previne colapsul gravitațional al căilor respiratorii.
Se consideră că excesul de greutate corporală este o cauză importantă a apneei în somn. Persoanele supraponderale au o cantitate mai mare de țesut în partea din spate a gâtului, ceea ce poate restricționa căile respiratorii, mai ales în timpul somnului. Studiile au arătat că persoanele care pierd în greutate înregistrează o frecvență mai redusă a apneei în somn și un indice de apnee-hipopnee îmbunătățit. Pentru a ameliora sindromul de hipoventilație specific obezității (SHO), pierderea de kilograme trebuie să fie de 25-30% din masa corporală. Pentru unele persoane obeze, poate fi dificil să se obțină și să mențină acest rezultat fără o intervenție chirurgicală bariatrică.
Surse:
- https://cardiorec.com/polisomnografia-dr-stefan-gigea/
- https://www.doc.ro/sanatate/ce-este-sindromul-de-apnee-in-somn
- https://www.medicover.ro/despre-sanatate/apnee-in-somn-simptome-cauze-riscuri-diagnostic-si-tratament,787,n,295
- https://www.arcadiamedical.ro/medinfo/apneea-in-somn-cauze-diagnostic-si-tratament
- https://www.smuis.ro/pdf/SL1.pdf
- https://www.britannica.com/science/sleep-apnea
- https://www.mdpi.com/2075-1729/13/2/387
- https://sleepscience.org.br/details/2999/en-US/a-comprehensive-review-of-obstructive-sleep-apnea
- https://www.nature.com/articles/s41598-021-91996-5
- https://www.ahajournals.org/doi/10.1161/CIR.0000000000000988
- https://www.tandfonline.com/doi/full/10.2147/NSS.S124657
- https://en.wikipedia.org/wiki/Sleep_apnea
- https://journal.chestnet.org/article/S0012-3692(22)04194-0/fulltext

