Cianoza: Ghid complet de la medicul specialist

Dr. Olimpia Nicolaescu MD, PhD
Medic primar pneumolog
Medic specialist hematologie clinică
Doctor in științe medicale cu teza "Contribuții la studiul complicațiilor infecțioase pulmonare in sindroamele limfoproliferative maligne", Universitatea de Medicină Și Farmacie "Dr. Carol Davila", 1997
Cianoza reprezintă o colorare albăstruie a pielii și a mucoaselor (”învinețire”), accesibilă examenului obiectiv, fără extravazare sanguină, ce se instalează atunci când concentrația Hb reduse din sânge depășește 5 g la 100 ml, sau atunci când apar în circulație hemoglobine patologice (met – sau sulfhemoglobină). Cuvântul cianoză este un derivat al cuvântului cyan, nuanță obținută prin amestecul spectral al albastrului cu verdele (dex).
Cianoza nu este o boală, ci numai un semn obiectiv pentru nenumărate condiții patologice subiacente, în special cardio-pulmonare. Este frecvent întâlnită în practica clinică iar prezența ei poate reprezenta o provocare serioasă de diagnostic, deoarece există multe afecțiuni care o pot produce. Din acest motiv necesită de multe ori o evaluare atentă și amănunțită pentru decelarea cauzei, cu atât mai mult cu cât aspectul ei este afectat de mai mulți factori: culoarea și pigmentarea pielii, prezența icterului, grosimea pielii, starea capilarelor cutanate, temperatura ambientală, condițiile de examinare, ș.a. În lumina acestor fapte, cianozaeste cel mai bine apreciată în zonele corpului unde epiderma este subțire și vasele de sânge sunt abundente, precum buzele, limba, degetele și patul unghial, aripile nasului și obrajii, lobul urechii, mucoasele bucală și sublinguală.
Termenul de cianoză nu este sinonim cu termenii de hipoxemie[i] și hipoxie[ii].
Prezența cianozei implică hipoxemia, dar absența ei nu exclude o hipoxie, chiar severă. Cu toate acestea, cianoza este un semn valoros de care ne servim în diagnosticul insuficienței respiratorii, cu toată nespecificitatea lui. Cianoza își face apariția de îndată ce saturația în oxigen din sângele arterial (SaO2) scade la valori mai mici de 85% și este legată,așa cum am precizat, de prezența în sângele capilar a unei cantități de Hb redusă care depășește concentrația de 5g/100 ml. Cum nu proporția, ci cantitatea totală absolută de Hb redusă determină gradul cianozei, cianoza nu ne permite să afirmăm întotdeauna existența unei hipoxemii arteriale de origine pulmonară și nici gradul acesteia. Astfel, la un pacient cu anemie severă, cantitatea relativă, exprimată procentual, de Hb redusă din sângele venos poate fi foarte mare atunci când este luată în considerare în raport cu cantitatea totală de Hb. Cu toate acestea, deoarece concentrația acesteia din urmă este semnificativ redusă, cantitatea absolută de Hb redusă poate fi încă mică și, prin urmare, pacienții cu anemie severă și chiar desaturare arterială marcată nu prezintă cianoză. În acest mod anemia poate disimula existența unei hipoxemii arteriale. În schimb, cu cât conținutul total de Hb este mai mare, cu atât este mai mare tendința spre cianoză; astfel pacienții cu policitemie marcată tind să fie cianotici la niveluri mai mari de saturație arterială de oxigen decât pacienții cu valori normale ale hematocritului. În plus, când există o creștere a Hb reduse, datorită stazei din circulația periferică, așa cum se întâmplă în insuficiența cardio-circulatorie cronică sau acută, cianoza poate fi considerabilă, în timp ce SaO2 rămâne în limite normale.
Noțiuni de fiziologie
Eritrocitele sunt celule înalt diferențiate pentru a îndeplini funcții speciale. Funcția lor principală o constituie transportul oxigenului de la alveolele pulmonare la țesuturi și transportul bioxidului de carbon de la țesuturi la alveolele pulmonare. Această funcție se îndeplinește datorită existenței în eritrocit a hemoglobinei(Hb). Hemoglobina este o substanță organică foarte complexă formată din patru subunități. Fiecare dintre cele patru subunități este formată la rândul ei din lanțuri polipeptidice, două alfa și două beta. În centru se găsește un pigment numit hem care conține fier. Acesta are o mare importanță pentru funcția eritrocitului întrucât de el se leagă oxigenul molecular ce urmează să fie transportat. La un om sănătos 100 ml de sânge conțin 13-14 grame de Hb. Hb se poate combina foarte ușor cu oxigenul, formând un compus numit oxihemoglobină, un compus labil, care se poate descompune rapid eliberând oxigenul în țesuturi. Prin eliberarea oxigenului seformează hemoglobina redusă. Hb se poate combina și cu bioxidul de carbon, formând compusul carbohemoglobină, un compus deasemeni labil, care eliberează bixidul de carbon atunci când concentrația lui scade, rămânând astfel Hb liberă.
Cianoza: Fiziopatologie și etiopatogenie
Pentru a ajunge la gradul cianogen de nesaturare a Hb, există două posibilități fiziopatologice și etiopatogenice:
Cianoza centrală
(noțiunea de centrală are în acest caz semnificația de centrală pulmonară, nu de nervoasă centrală) – se caracterizează prin trimiterea în marea circulație a unui sânge arterial cu un conținut redus de oxigen.
Cauze principale:
- Scăderea presiunii oxigenului în aerul inspirat – poate fi întâlnită și la nivelul mării, dar în mod clasic ea este determinată de scăderea presiunii atmosferice la altitudinile mari; la altitudinea de 4000 de metri cianoza apare numai la efort, iar la cea de 5500 de metri ea se menține și în repaus.
- Tulburarea funcției pulmonare
Hipoventilația alveolară – realizează în esență două modificări biochimice principale, hipoxia și hipercapnia[iii]; acestea scad capacitatea de oxigenare pulmonară a Hb, sângele din sistemul venos pulmonar fiind oxigenat în procent inferior celui normal. Este întâlnită în: paralizia mușchilor respiratori (poliomielită), depresia centrului respirator (indusă de unele medicamente sau în anomalii izolate ale acestuia), obstrucțiile laringiene și ale traheii (edem, spasm, corpi străini, traumatisme), bronhopneumopatia obstructivă cronică (BPOC), cifoscolioză, obezitate importantă.
Anomaliile ventilației și perfuziei alveolare, ale raporturilor dintre ele, cu o distribuție necorespunzătoare a aerului inspirat și a sângelui în alveole este principalul mecanism de producere al cianozei la bolnavii cu BPOC. El intervine însă nu numai în bolile cronice, ci și în cele acute: edemul pulmonar acut, penumoniile și bronhopneumoniile întinse, pleureziile, pneumotoraxul, tromboembolismul pulmonar, ș.a.
Scăderea capacității de difuziune a gazelor la nivelul septurilor alveolare se poate produce în: distrugerea septurilor alveolare (emfizemul pulmonar), îngroșarea membranei alveolo-capilare (fibrozele pulmonare, plămânul de stază din insuficiența cardiacă stângă, infiltrat inflamator sau neoplazic), scurtarea timpului de contact între sânge și aerul alveolar (emfizemul pulmonar)
- Șunturi anatomice – la pacienții cu șunturi cardiace de la dreapta la stânga, prezența și severitatea cianozei depind de mărimea șuntului în raport cu fluxul sanguin sistemic, precum și de saturația cu oxihemoglobină a sângelui venos iar severitatea cianozei crește odată cu efortul. Odată cu extracția crescută a oxigenului din sânge de către mușchii care se antrenează, sângele venos care se întoarce în partea dreaptă a inimii este mai nesaturat decât în repaus, iar șuntarea acestui sânge sau trecerea lui prin plămânii incapabili de oxigenare normală intensifică cianoza.
Afecțiuni congenitale ale cordului și vaselor mari (defectul septal ventricular, complexul Eisenmenger[iv], tetralogia Fallot[v], defectul septal atrial, persistența canalului arterial permeabil, coarctația de aortă, transpoziția vaselor mari, absența unilaterală a arterei pulmonare, boala Ebstein[vi], ș.a.)
Anevrismele arterio-venoase pulmonare – fistulele arteriovenoase pulmonare pot fi congenitale sau dobândite, solitare sau multiple, microscopice sau masive. Gradul de cianoză produs de aceste fistule depinde de mărimea și numărul lor. Apar cu o oarecare frecvență în telangiectazii hemoragice ereditare (boala Rendu-Osler[vii]). Nesaturarea arterială de oxigen apare și la unii pacienți cu ciroză, probabil ca o consecință a fistulelor și anastomozelor arteriovenoase pulmonare.
Cianoza periferică
este determinată de o încetinire a curentului sanguin în capilare și a extracției anormal de mare de oxigen din sângele arterial normal saturat. Cauzele fluxului sanguin redus prin circulația capilară includ:
- Reducerea debitului cardiac din insuficiența cardiacă congestivă și șoc – când debitul cardiac este scăzut, vasoconstricția cutanată reprezintă un mecanism compensator, astfel încât sângele este deviat de la piele către zone vitale, cum ar fi sistemul nervos central și inima, fenomen care se poate prezenta clinic prin cianoză și extremități reci. Chiar dacă sângele arterial este în mod normal saturat, fluxul de volum redus prin piele și tensiunea redusă de oxigen la capătul venos al capilarului duc la cianoză.
- Vasoconstricție rezultată din expunerea la frig– probabil cea mai frecventă cauză a cianozei periferice, rezultată din expunerea la apă sau aer rece; acesta este un răspuns normal.
- Redistribuirea debitului sanguin
- Obstrucție arterială din boala și sindromul Raynaud[viii], ateroscleroza obliterantă a membrelor inferioare și trombangeita obliterantă (Burger).
- Îngreunarea întoarcerii venoaseare cauze locale (trombozele venoase, dilatațiile varicoase, tromboflebitele membrelor inferioare) și generale (insuficiența tricuspidiană, pericardita constrictivă).
- Hipervâscozitate sanguină din poliglobulii.
La aceste două mecanisme principale de producere a cianozei putem adăuga și modificările de culoare a tegumentelor și mucoaselor asemănătoare cianozei, dar care recunosc un alt mecanism intim biochimic, pe care le încadrăm în definiția generică de pseudocianoze. Cianoza din aceste afecțiuni se datorează prezenței în sânge a unor derivați anormali de Hb (methemoglobină, sulfhemoglobină), în care fierul nu poate fi utilizat în funcția respiratorie, neputând fixa oxigenul. Prezența Hb anormale determină o afectare semnificativă a capacității de transport a oxigenului în sânge. Acest lucru poate provoca hipoxie tisulară care se poate manifesta clinic ca cianoză.Methemoglobinemia este de două feluri. Rar ereditară, de cele mai multe ori este dobândită, secundară ingerării unor medicamente sau contactului cu unele substanțe toxice (dapsonă, sulfamide, fenacetină, nitriți sau alți agenți oxidanți puternici, derivați de anilină). Expunerea la săruri de aur sau argint poate provoca, de asemenea, pseudocianoză.
O diferență între diferitele tipuri de cianoză se poate face cu relativă ușurință. În cianoza centrală nuanța albăstruie se vede pe întreaga suprafață a corpului, afectând atât pielea, cât și mucoasele, este însoțită de simptome generale (dispnee cu tahipnee, cefalee), precum și de prezența poliglobuliei și a hipocratismului digital (vezi mai departe), se accentuează la efort iar tegumentele au o temperatură normală sau chiar ridicată. În schimb, cianoza periferică este de obicei localizată, fiind observată doar la extremitățile superioare și inferioare, nu este însoțită de simptome generale și tegumentele sunt reci. Cianoza de tip periferic dispare prin încălzirea zonei respective (prin activarea circulației), în timp ce cianoza de tip central dispare după ce bolnavul respiră într-o atmosferă îmbogățită în oxigen. Când este vorba însă despre un șunt dreapta-stânga, cianoza nu se modifică.
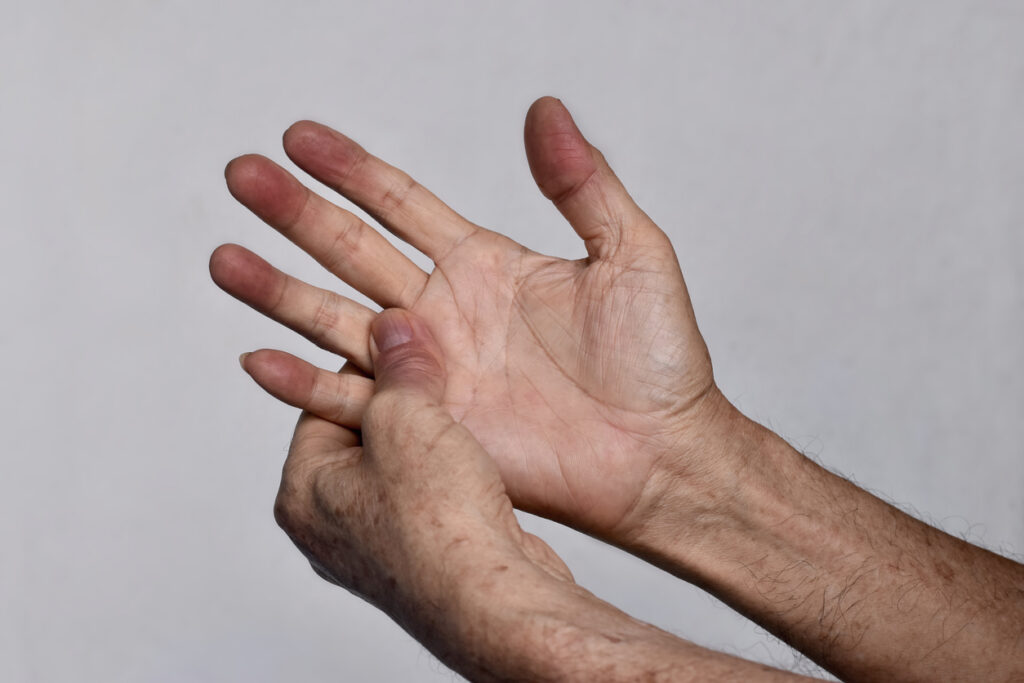
Aspecte clinice și diagnostic
Diagnosticul de cianoză se bazează pe o anamneză atentă, un examen fizic amănunțit și utilizarea unor studii auxiliare. Deoarece, în majoritatea cazurilor, sistemul cardiopulmonar este implicat în dezvoltarea cianozei, este justificată o evaluare concentrată a ambelor sisteme. Pentru a decela posibila cauză a cianozei, se efectuează istoricul medical adecvat și o examinare amănunțită, clinică și prin diferite teste. Sunt monitorizate inima, plămânii, abdomenul, cutia toracică, mâinile și picioarele. Pentru a ajunge la cauza corectă a cianozei trebuie parcurse următoarele etape de diagnostic:
- Istoricul, în special durata – cianoza prezentă încă de la naștere se datorează de obicei unei boli cardiace congenitale – și posibila expunere la medicamente sau substanțe chimice care pot produce tipuri anormale de hemoglobină.
- Diferențierea clinică a cianozei centrale față de cea perifericăse face prin caracteristicile expuse mai sus. Examinarea fizică se face cel mai bine acolo unde există o iluminare adecvată, de preferință iluminatul fluorescent, deoarece evaluarea ar putea fi afectată dacă există o expunere insuficientă la lumină. Cianoza centrală sugerează cel mai ades o afecțiune cardio-pulmonară, mai ales dacă se asociază și hipocratismul digital. La examinare trebuie exclusă deasemenea și psudocianoza.
- Prezența sau absența hipocratismului digital. Acestea reprezintă o deformație a extremităților degetelor în care unghiile au un aspect bombat, cu aspect de ”geam de ceasornic”, iar țesuturile subiacente sunt hipertrofiate; degetul, uneori dureros, are forma unui ”băț de toboșar” sau a unei spatule. Poate fi ereditar dar de cele mai multe ori el apare ca urmare a unei boli cronice pulmonare (dilatația bronhiilor, tuberculoză, abcesul pulmonar, șunturile arterio-venoase pulmonare, fibroză, cancer primitiv sau metastatic, mezoteliom pleural) sau cardiace (endocardită, boli cardiace congenitale). Toate aceste afecțiuni se pot însoți de cianoză. Pe de altă parte, cianoza periferică nu este asociată cu hipocratism digital.
- Teste paraclinice
- Pulsoximetria este o metodă noninvazivă, ușor de efectuat, utilizată pentru monitorizarea saturației de oxigen a Hb din sângele a unei persoane (SaO2).Intervalele normale acceptabile ale SaO2 pentru pacienții fără patologie pulmonară sunt de la 95% la 99%. Valori sub 90% indică lipsa de oxigen a organismului. La valori sub 80% sunt afectate funcțiile viscerale, primele afectate fiind creierul și inima.
- Hemograma completă ajută la evaluarea stării generale de sănătate și la la detectarea mai multor tulburări hematologice. Nivelurile de hemoglobină sunt crescute ca mecanism compensator al hipoxiei, odată cu prezența cianozei cronice. În condiții precum pneumonia și embolia pulmonară, numărul de leucocite este crescut.
- Radiografia toraco-cardio-pulmonară dă relații asupra cutiei toracice, plămânilor și inimii și ajută la diagnosticarea a multiple cauze de cianoză (boli cardiace congenitale, edemul pulmonar, majoritatea afecțiunilor pulmonare).
- Electrocardiograma și ecocardiograma:ajută la diagnosticarea bolilor cardiace.Dacă se suspectează o afecțiune cardiacă congenitală, ecocardiografia transtoracică și transesofagiană pot fi utilizate pentru evaluarea sistemului cardiovascular. Pentru a evalua fluxul sanguin și șuntul, Doppler-ul cardiac este un instrument de diagnostic foarte important.
- Tomografia computerizată toracică (CT) este mai fidelă și mai sensibilă decât radiografia standard în diagnosticul etiologic al durerilor toracice, al tusei inexplicabile, al febrei și al altor semne și simptome toracice. Este o investigație deosebit de eficientă în diagnosticarea cancerului pulmonar în stadiul incipient, deoarece poate detecta cu exactitate chiar și noduli mici în plămâni.
- Testele de analiză a gazelor din sângele arterialnu sunt indicate ca parte a unei evaluări de rutină. Pentru majoritatea bolnavilor, pulsoximetria se dovedeşte suficientă pentru a aprecia saturaţia oxigenului. Cu toate acestea, determinarea gazelor sanguine arteriale poate fi de ajutor pentru aprecierea hipoxemiei, dar mai ales a hipercapniei, a nivelurilor acido-bazice (pH) în special la persoanele cu forme severe de boală.
- Electroforeza hemoglobinei poate detecta hemoglobinele anormale.
Cianoza: Tratament
Cianoza nu este o boală, ea este un semn al unei boli. În acest sens, scopul este de a trata cauza care a provocat cianoza.
Tratamentul efectuat în timp util poate ajuta la prevenirea complicațiilor generate de scăderea oxigenului sanguin. El poate fi însă uneori foarte dificil, necesitând o abordare multidisciplinară, mai jos fiind enunțate numai câteva dintre obiectivele și mijloacele de realizare ale acestora.
- Aplicarea căldurii în zonele afectate, poate îmbunătăți simptomele cianozei periferice.
- Oxigenoterapia are drept scop de a restabili alimentarea cu sânge oxigenat cât mai curând posibil. Utilizată pe termen lung în bolile cronice conduce la creşterea duratei de supravieţuire prin prevenirea agravării hipertensiunii pulmonare și a cordului pulmonar cronic, ameliorarea toleranţei la efort, a somnului şi a performanţelor cognitive, precum şi prin combaterea policitemiei secundare şi a tendinţei la caşexie. Obiectivul fiziologic al oxigenoterapiei este reprezentat de o creştere a presiunii parţiale a oxigenului (PaO2) la cel puţin 55 mm Hg fapt ce conduce la prezervarea funcţiilor vitale prin asigurarea unui aport adecvat de oxigen. Obiectivul terapeutic este de a menţine SaO2 ³ 90% în cursul repausului, efortului fizic şi al somnului.
- Intervenția chirurgicală este indicată la copiii cu defecte cardiace congenitale precum tetralogia Fallot. Operația pe cord deschis este indicată în acest caz imediat după naștere pentru a corecta defectele. Pentru defecte mai puțin severe, intervenția chirurgicală se efectuează atunci când copilul ajunge la vârsta de trei până la șase luni.
- Anomaliile metabolice secundare unei boli cardiace cianogene la nou-născuți, precum hipocalcemia și hipoglicemia, rezultate din incapacitatea acestora de a se hrăni, trebuie și ele corectate.
- Tratamentul medicamentos pentru cianoza periferică are drept scop relaxarea vaselor de sânge și poate include: antidepresive, inhibitori de fosfodiesterază de tip 5 care relaxează vasele de sânge și cresc fluxul sanguin (sunt mai cunoscute azi aceste medicamente pentru tratamentul disfuncțiilor erectile), medicamente antihipertensive – inhibitori ai enzimei de conversie a angiotensinei(Captopril, Enalapril, Ramipril, Lisinopril)și diuretice (măresc excreția de apă).
- Aportul de cofeină și nicotină încetinește fluxul sanguin și îngustează vasele de sânge, motiv pentru care se recomandă limitarea acestuia.
- Anumite medicamente, cum ar fi decongestionantele, medicamentele pentru migrenă și pilulele contraceptive, ar trebui evitate, deoarece accentuează vasoconstricția și restricționează fluxul sanguin.
- Alte modificări ale stilului de viață includ exerciții regulate, menținerea extremităților calde, reducerea stresului și evitarea schimbărilor bruște de temperatură.
- [i]Hipoxemie – Scădere a presiunii și a cantității de oxigen din sângele arterial.
- [ii]Hipoxie – Oxigenare insuficientă a țesuturilor cauzată de o concentrație a oxigenului în sânge sub limita normală
- [iii]Hipercapnie – Exces de bioxid de carbon în sânge.
- [iv]Sindromul Eisenmenger (zis și „boala albastră”) asociază o malformație congenitală (comunicarea între cavitățile cardiace drepte și stângi sau între aortăși artera pulmonară) și o boală a arteriolelor pulmonare legată cel mai frecvent de această malformație.
- [v]Tetralogia Fallot – Este cea mai frecventă cardiopatie congenitală cianogenă și include patru defecte: defect septal ventricular, stenoza valvei pulmonare, deplasarea spre dreapta a aortei, hipertrofia ventriculară dreaptă.
- [vi]Boala Ebstein – Reprezintă malformația cardiacă caracterizată prin implantarea anormală a valvei tricuspide. Valva tricuspidă separă atriul drept de ventriculul drept. Boala este congenitală, ceea ce înseamnă că este prezentă de la naștere.
- [vii]Telangiectazia Rendu-Osler- Boală ereditară caracterizată prin mici malformații vasculare diseminate.
- [viii]Sindromul Raynaud este o afecțiune a vaselor sangvine care produce contractarea bruscă a micilor artere care alimentează degetele de la mâini și de la picioare, de obicei în urma expunerii la frig. Nasul și urechile pot fi afectate și ele.
