Există un aparat pentru apneea în somn? Da! Iată ce soluții oferă tehnologia modernă
Redactor specializat
Biochimist, psihoterapeut, formare nutriție și terapii complementare
Studii: Facultatea de Biologie și Masterul în Biochimie.
Alte formări: cursuri acreditate de Lucrător Social, Manager proiect și Antreprenoriat, Hipnoză Clinică, Relaxare și Terapie Ericksoniană.
Apneea în somn este una dintre cele mai frecvente tulburări de respirație în somn, care poate avea consecințe grave pentru sănătatea generală a organismului. Principalul simptom al apneei nocturne este oprirea respirației în timpul somnului, timp de 10-20 de secunde, de mai multe ori pe noapte. Un aparat pentru apneea în somn trebuie să asigure un flux continuu de aer, fără de care organismul este privat de oxigen și toate structurile sale au de suferit. Fără acest aport de oxigen, crește riscul bolilor cardiovasculare, infarctului, tulburărilor metabolice sau atacului vascular cerebral.
Vestea bună este că există un astfel de aparat pentru apneea în somn care poate menține deschise căile respiratorii și asigura o presiune continuă de aer către plămâni. În articolul de față vom vorbi despre aceste aparate, despre modul în care funcționează și beneficiile importante ale folosirii lor în tratamentul tulburărilor de respirație în somn.
Ce este apneea în somn
Apneea în somn reprezintă o tulburare de respirație care apare pe parcursul somnului, caracterizată prin pause în respirație sau perioade de respirație foarte superficială, ce apar foarte frecvent în timpul nopții sau când o persoană doarme. Fiecare pauză poate dura de la câteva secunde până la câteva minute și se întâmplă de multe ori pe noapte. În cea mai comună formă de apnee în somn, oprirea respirației este urmează unui sforăit puternic. Pe măsură ce respirația se reia, pot apărea diverse sunete, semnalând o stare de sufocare (gemete, fornăituri, gâfâit).
”Sindromul de apnee în somn este caracterizat prin întreruperi (apnei) și/sau diminuări (hipopnee) repetitive ale fluxului de aer nasobucal în timpul somnului, fiecare cu o durata de minim 10 secunde. Aceste evenimente sunt cuantificate prin indicele de apnei și hipopnei/ora de somn (IAH). Un IAH peste 5 evenimente/h este patologic. Dacă IAH este mai mare de 30/h, sindromul de apnee în somn (SAS) este sever.”, specific dr. Ciomu Emilia, medic primar pneumologie pe site-ul cdt-babes.ro
Tonusul muscular al corpului scade în timpul somnului, ceea ce duce la relaxarea țesuturilor moi ale căilor respiratorii în interiorul gâtului și obstrucționarea respirației. Apneea ocazională ușoară poate apărea la mulți oameni în timpul unei infecții respiratorii și poate să nu fie semnificativă, dar apneea obstructivă cronică severă necesită tratament pentru a preveni scăderea oxigenului din sânge, privarea de somn și alte complicații
Deoarece apneea perturbă somnul normal, cei afectați pot experimenta somnolență marcantă sau se simt foarte obosiți în timpul zilei. La copii, apneea în somn poate provoca hiperactivitate sau probleme comportamentale.
Apneea în somn poate fi fie de mai multe tipuri:
- apnee obstructivă în somn (AOS), în care respirația este întreruptă din cauza blocării fluxului de aer prin căile respiratorii
- apnee centrală în somn, în care creierul nu mai trimite semnale care să declanșeze respirația și aceasta încetează, pur și simplu
- apnee mixtă, o combinație a celor două de mai sus
Apneea obstructivă este cea mai comună formă de apnee în somn. Factorii cheie care contribuie la apariția AOS sunt:
- Îngustarea sau blocarea căilor aeriene superioare
- funcție ineficientă a mușchiului dilatator faringian în timpul somnului
- Controlul instabil al respirației în somn
De obicei, AOS este o afecțiune cronică. Alți factori de risc includ:
supraponderalitatea
- antecedentele familiale
- alergiile
- amigdalele mărite
- fumatul
- diabetul zaharat
Multe persoane cu apnee în somn nu știu că au această afecțiune, diagnosticată de obicei cu ajutorul unui studiu de somn peste noapte. Pentru un diagnostic de apnee în somn, trebuie să apară mai mult de cinci episoade de oprire a respirației pe oră.
Dacă pauza de respirație determinată de apneea în somn este suficient de lungă, procentul de oxigen din circulație poate scădea la un nivel mai mic decât cel normal (hipoxemie), iar concentrația de dioxid de carbon poate crește la un nivel mai mare decât cel normal (hipercapnie). La rândul lor, aceste condiții de hipoxie și hipercapnie pot avea o serie de efecte nocive asupra organismului. Celulele creierului au nevoie de oxigen constant pentru a funcționa, iar, dacă nivelul de oxigen din sânge scade pentru o perioadă mai mare de timp, pot apărea leziuni ale creierului și chiar moartea.
Apneea în somn este o tulburare sistemică, asociată cu o gamă largă de efecte, inclusiv risc crescut de epuizare și somnolență în timpul zilei, accidente de mașină, hipertensiune arterială, boli cardiovasculare, infarct miocardic, accident vascular cerebral, fibrilație atrială, rezistență la insulină, incidență mai mare a cancerului și neurodegenerare.

Efectele acestei boli depind de cât de severă este apneea și de caracteristicile individuale ale persoanei care suferă de apnee.
Date fiind consecințele multiple și grave ale acestei tulburări de somn, un aparat pentru apneea în somn devine indispensabil în cazurile mai severe de boală. Din fericire, tehnologia modernă vine cu o gamă destul de largă de soluții, care suplinesc modificările recomandate ale stilului de viață. evitarea alcoolului, scăderea în greutate, renunțarea la fumat și dormitul pe o parte. Soluțiile medicale includ piese bucale, dispozitive de respirație și diverse tipuri de intervenții chirurgicale.
Principalul aparat pentru apneea în somn este un dispozitiv CPAP (continous positive airway pressure), care asigură un flux continuu de aer prin căile respiratorii în timpul somnului, împiedicând închiderea acestora. Pe lângă îmbunătățirea respirației, dovezile sugerează că CPAP poate ameliora sensibilitatea la insulină, tensiunea arterială și somnolența.
O problemă în cazul CPAP este că peste jumătate dintre persoanele cu apnee în somn nu folosesc în mod corespunzător dispozitivul sau nu îl utilizează deloc. În 2017, doar 15% dintre potențialii pacienți din țările dezvoltate au folosit aparate CPAP, în timp ce în țările în curs de dezvoltare sub 1% dintre potențialii pacienți au folosit un aparat pentru apneea în somn.
Fără tratament, apneea în somn poate crește riscul de atac de cord, accident vascular cerebral, diabet, insuficiență cardiacă, bătăi neregulate ale inimii, obezitate și accidente. De asemenea, apneea obstructivă în somn crește riscul de Alzheimer, prin creșterea nivelului proteinei beta-amiloid și deteriorarea substanței albe, principalii indicatori ai bolii Alzheimer. Lipsa unei odihne adecvate sau o calitate slabă a somnului din cauza apneei pot duce la neurodegenerare și diverse tipuri de demențe.
Odată cu utilizarea tratamentului prin CPAP, există un factor de risc reversibil în ceea ce privește proteinele amiloide. Acest lucru restabilește de obicei structura creierului și diminuează afectarea cognitivă.
Ce este un aparat pentru apneea în somn
Atunci când vorbim de un aparat pentru apneea în somn ne referim, de regulă, la un dispozitiv CPAP sau un dispozitiv BiPAP (bilevel positive airway pressure).
”Există mai multe tipuri de aparate :
- CPAP – aparatul furnizează o presiune constanța stabilită de medic în laborator pe durata somnului
- AutoCPAP – aparatul furnizează o presiune variabilă în funcție de evenimentele detectate, de poziția corpului și de stadiile somnului
- BIPAP – aparatul furnizează două nivele de presiune, o presiune mai mare în inspir și o presiune mai mică în expir.”, detaliază dr. Ciomu.
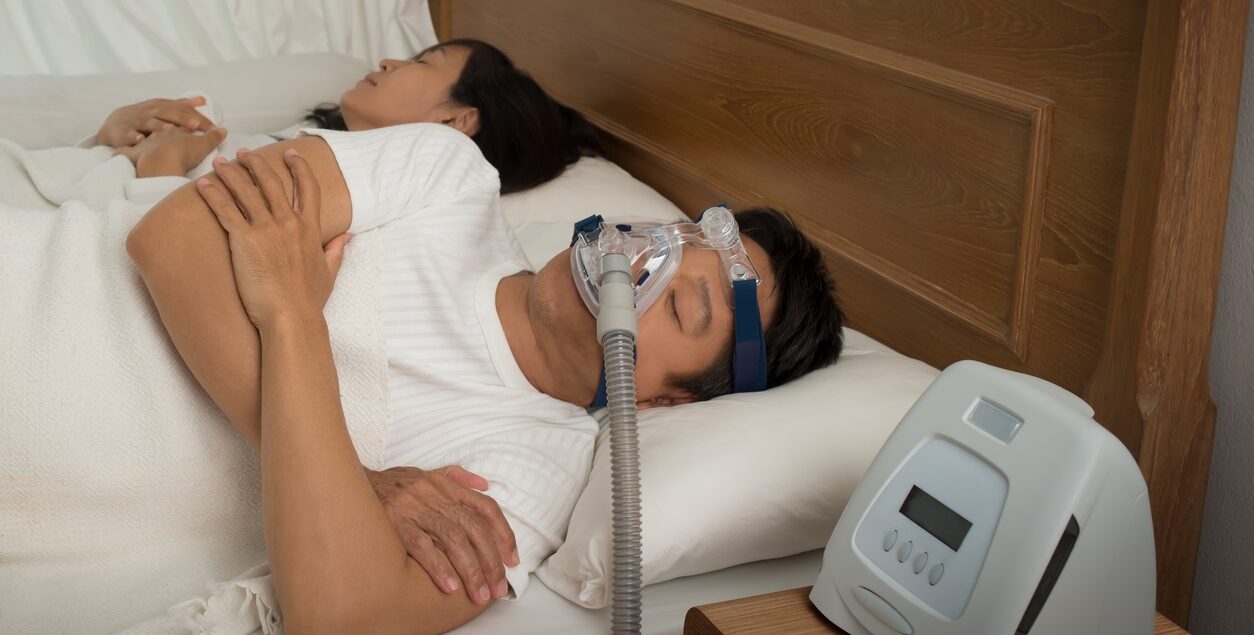
Pentru apneea în somn moderată până la severă, cel mai frecvent tratament este utilizarea unui dispozitiv de presiune pozitivă continuă a fluxului de aer în căile respiratorii (CPAP) sau a unui dispozitiv de presiune pozitivă automată a căilor respiratorii.(APAP). Acestea deschid căile respiratorii în timpul somnului, prin intermediul aerului presurizat. Persoana poartă, de obicei, o mască facială din plastic, care este conectată printr-un tub flexibil la un mic aparat CPAP de lângă pat.
Deși terapia CPAP este eficientă pentru reducerea apneei în somn și este mai puțin costisitoare decât alte tratamente, unii oameni consideră că este incomodă, au o senzație de claustrofobie, disconfort în piept și iritarea pielii sau a nasului. Alte reacții adverse pot include gura uscată, nasul uscat, sângerări nazale, buze și gingii dureroase.
Alternativele la terapia CPAP include:
BiPAP (presiune pozitivă bilevel a aerului la nivelul căilor respiratorii)
Un aparat pentru apneea în somn de tip BiPAP funcționează similar cu CPAP; dar aerul furnizat are o presiune mai mare în timpul inspirației și mai scăzută în expirație. Un aparat BiPAP poate fi mai confortabil pentru pacienții care au probleme cu un flux de aer cu presiune crescută în timpul expirației. Aparatele BiPAP pot fi prescrise și în apneea de somn asociată cu obezitatea severă, în cazurile grave de BPOC sau în cazuri de hipoventilație.
APAP (Aparate automate cu presiune continuă pozitivă a aerului)
Aparatele APAP sau Auto-CPAP funcționează similar cu aparatele CPAP, aerul fiind împins în căile respiratorii printr-un un tub și o mască. Diferența este că un aparat pentru apneea în somn de tip APAP poate regla automat presiunea aerului furnizat în funcție de nevoile diferite ale pacientului pe timpul nopții, ceea ce îl face mai ușor de utilizat și mai confortabil decât un aparat CPAP. Un senzor
EPAP (aparate cu presiune expiratorie pozitivă a aerului în căile respiratorii)
”Spre deosebire de tratamentele CPAP și BiPAP pentru apneea în somn, un dispozitiv de presiune expiratorie pozitivă a căilor respiratorii (EPAP) nu este un aparat motorizat. Mai degrabă, tratamentul EPAP constă din două valve mici care se potrivesc în interiorul nărilor. Terapia EPAP asigură presiunea căilor respiratorii prin crearea de rezistență care menține căile respiratorii extinse atunci când o persoană expiră.”, arată dr. Oana Cuzino pe site-ul doc.ro, subliniind că terapia EPAP este mai nouă și prescrisă mai rar ca celelalte terapii cu presiune continuă a fluxului de aer.
Aparat CPAP pentru apnee în somn
Aparatul cu presiune pozitivă continuă a căilor respiratorii (CPAP) furnizează un flux continuu de aer, cu o presiune prestabilită la nivelul căilor respiratorii, presiune menținută pe tot parcursul ciclului respirator, atât în timpul inspirației, cât și în timpul expirației. Aplicarea CPAP menține deschise căile respiratorii, poate scădea atelectazia (caracterizată prin lipsa gazelor respiratorii din alveolele pulmonare), crește suprafața alveolei, îmbunătățește oxigenarea.
”Dispozitivul utilizat în terapia cu presiune pozitivă continuă se folosește pe timpul nopții și are scopul a administra aer printr-o masca nazală sau oronazala cu o anumită presiune. Presiunea aparatului este reglată de către medic. Terapia CPAP împiedică blocarea cailor aeriene, în felul acesta îmbunătățește calitatea somnului și contribuie la diminuarea efectelor negative pe care sindromul de apnee în somn obstructiv (SASO) le are asupra sănătății pacientului, pe termen lung.”, menționează dr. Victorița Mihaela Sandu într-un articol de pe medicover.ro
CPAP diferă de presiunea bilevel pozitivă a căilor respiratorii (BiPAP), în cazul căreia presiunea furnizată diferă în funcție de inspirație și expirație. Aceste presiuni sunt cunoscute sub denumirea de presiune inspiratorie pozitivă în căile respiratorii (IPAP) și presiunea expiratorie pozitivă în căile respiratorii (EPAP). În CPAP nu este furnizată o presiune suplimentară peste nivelul setat și pacienților li se cere să inițieze toate respirațiile.
CPAP poate fi utilizat și în unitatea de terapie intensivă neonatală, pentru a trata sugarii prematuri ai căror plămâni nu s-au dezvoltat încă pe deplin și care pot avea sindrom de detresă respiratorie din cauza deficienței de surfactant.
Medicii pot utiliza, de asemenea, CPAP pentru a trata hipoxia și pentru a reduce efortul respirator la sugarii cu procese infecțioase acute, cum ar fi bronșiolita și pneumonia sau la cei cu căi respiratorii colapsabile, cum ar fi traheomalacia.
Un aparat pentru apneea în somn de tip CPAP este utilizat în insuficiența respiratorie hipoxică asociată cu insuficiența cardiacă congestivă în care crește debitul cardiac. CPAP poate ajuta la oxigenare înainte de plasarea unei căi respiratorii artificiale în timpul intubării endotraheale. Este utilizat, de asemenea, pentru extubarea cu succes a pacienților care ar putea beneficia în continuare de presiune pozitivă, dar care nu au nevoie de ventilație invazivă, cum ar fi pacienții obezi cu apnee obstructivă în somn sau pacienții cu insuficiență cardiacă congestivă.
Primele nopți cu CPAP pot fi dificile,până când pacienții se acomodează cu masca CPAP, pe care mulți o consideră la început inconfortabilă, claustrofobă sau jenantă.
Efectele secundare ale tratamentului CPAP pot include:
- Congestie nazală
- Secreții nazale abundente
- Gură uscată sau sângerări nazale
Umidificarea poate ajuta adesea cu aceste simptome. Măștile pot provoca iritații sau roșeață a pielii. Utilizarea unei măștii și a căptușelii de dimensiunea potrivită poate reduce la minimum escarele cauzate de contactul strâns cu pielea. Masca și tubul trebuie păstrate curate, inspectate regulat și trebuie înlocuite la fiecare 3 până la 6 luni.
Alte efecte ale folosirii CPAP pot include:distensia abdominală sau o senzație de balonare care rareori poate duce la greață, vărsături și ulterior aspirație.
Cum funcționează un aparat pentru apneea în somn
Terapia CPAP utilizează aparate special concepute pentru a furniza un flux de aer cu presiune constantă. Unele aparate CPAP pot avea incluse și umidificatoare încălzite.
Un aparat CPAP preia aerul din cameră, apoi îl filtrează și îl presurizează înainte de a-l livra printr-un tub și o mască direct în căile aeriene ale pacientului. Fluxul continuu de aer împiedică ușor limba, uvula și palatul moale să se relaxeze prea mult, blocând căile respiratorii. Acest lucru stabilizează respirația și îmbunătățește calitatea generală a somnului.

Compresorul (motorul) unui aparat CPAP creează fluxul continuu de aer comprimat printr-un filtru de aer și printr-un furtun flexibil către masca CPAP. Acest furtun furnizează aer către o mască CPAP care este plasată peste nasul sau gura utilizatorului.
În timp ce pacientul doarme, fluxul de aer de la aparatul CPAP curăță obstacolele și deschide căile respiratorii. În acest fel, plămânii primesc aerul și oxigenul de care au nevoie.
Componentele unui aparat CPAP includ:
- Dispozitivul de furnizare a aerului (cu rol de compresor)
- Un tub de legătură
- O mască facială
În funcție de tipul de mască, CPAP poate fi:
CPAP nazal: aerul este furnizat prin canule nazale care se potrivesc direct în nări sau o mască mică care se potrivește peste nas
CPAP nazofaringian: aerul este administrat printr-un tub nazofaringian. Acesta are avantajul de a ocoli cavitatea nazală.
CPAP prin mască de față: O mască de față completă, cu o etanșare bună este plasată peste nas și gură. Acest tip de aparat pentru apneea în somn poate fi folosit pentru cei care respiră pe gură sau pentru pre-oxigenare la pacientii cu respirație spontană înainte de intubare.
Un aparat CPAP include, de asemenea, curele pentru poziționarea măștii, un furtun sau un tub care conectează masca la motorul aparatului, un motor care suflă aer în tub și un filtru de aer pentru a purifica aerul care intră în nas.
Pacienții care utilizează CPAP acasă trebuie să îl poarte în mod regulat în timpul nopții și în timpul somnului de zi. Unele unități CPAP vin și cu o setare de „rampă” de presiune temporizată care pornește fluxul de aer la un nivel scăzut și crește încet presiunea la nivelul setat, ceea ce poate face mai confortabil tratamentul.
În afara spitalului, pacienții cu CPAP trebuie monitorizați la început în cadrul unui laborator de somn unde este determinată presiunea optimă a aerului de către un tehnician care titrează manual setările pentru a minimiza apneea. Un medic de somn sau un pneumolog poate ajuta la găsirea celei mai confortabile variante de dispozitiv CPAP.
Aparatele CPAP cu titrare automată folosesc algoritmi de computer și senzori cu traductoare de presiune pentru a determina presiunea ideală și pentru a elimina evenimentele apneice.
Funcțiile pe care acestea le oferă majoritatea aparatelor CPAP cuprind atât Smart Start cât și Smart Stop. Terapia prin respirație pornește și se oprește atunci când masca este montată și , respectiv, când este dată jos.
Aparatul CPAP trebuie menținut curat, evitând expunerea la bacterii și mucegai. Pentru o igienă optimă, trebuie curățată zilnic tubulatura, masca și camera de apă. Dacă nu este posibilă curățarea zilnică, este necesar să se facă măcar o dată pe săptămână.
Masca pentru aparatul CPAP
Există câteva tipuri diferite de măști pentru aparatele CPAP. Tipul cel mai potrivit pentru o persoană depinde de nivelul de confort, de obiceiurile de respirație și de tipul de apnee în somn al pacientului. Tipurile de măști CPAP includ:
Mască nazală. Această opțiune acoperă doar nasul. O mască nazală este adesea recomandată persoanelor care se mișcă mult atunci când dorm.
Mască de pernă nazală. În loc să acopere întregul nas, o mască de pernă nazală acoperă doar zona nărilor. Unele opțiuni au, de asemenea, canule care se potrivesc în nări.
Mască completă. Această mască triunghiulară se potrivește pe nas și pe gură. O mască completă este cea mai bună pentru persoanele care respiră pe gură în timpul somnului.
Aparat pentru apneea în somn ResMed
Aparatele pentru apneea în somn ResMed sunt aparate CPAP ultramodern care oferă o terapie eficienta si personalizata persoanelor cu apnee in somn. Proiectate cu funcții avansate si comenzi ușor de utilizat, aceste dispozitive ofera o experiență superioară de terapie, promovând o calitate mai bună a somnului și o stare generală de bine.
Dimensiunile adecvate și funcționarea silențioasă sunt un punct în plus pentru confortul terapiei, aparatele ResMed asigurând un somn odihnitor și fără întreruperi.
Acestea pot furniza fluxul adecvat de aer, atât în cazul apneei obstructive în somn, cât și al apneei centrale de somn. Au capacitatea de creștere treptată a fluxului de aer, în funcție de profunzimea somnului și nevoile pacientului, asigurând un confort sporit.
Un aparat CPAP ResMed prezintă un afișaj inteligent și o utilizare facilă, permițân d și personalizarea setărilor de confort.
Poate fi atașat un umidifcator, pentru umidificarea integrată și creșterea calității terapiei.
Pe site-ul linde-healthcare.ro, este prezentat un aparat CPAP Resmed portabil, AirMini™ care cântărește mai puțin de 500 grame și oferă funcțiile HumidX™ și HumidX™ Plus, un sistem de umidificare fără apă.
Acesta are o serie de funcții care asigură un somn mai liniștit pentru utilizator, printre care funcția AutoSet™ (oferă o modificare ușoară a presiunii cu 0,2 cm H2O pe ciclu respirator) sau funcția Ramp Time 5 – 45 min (în modul Auto, dispozitivul va detecta când pacientul adoarme si va crește automat presiunea la cea prescrisă pentru tratament).

Prețuri aparat pentru apneea în somn
Prețurile unui aparat pentru apneea în somn pot varia, în funcție de specificațiile tehnice ale produsului. Pe linde-healthcare.ro, prețurile aparatelor CPAP sunt cuprinse între 3000 de lei și 4000 lei pentru aparatele CPAP fixe, precum Prisma Soft, DreamStation Auto, Prisma Smart, AirSense 10 AutoSet, Auto CPAP Prisma Smart Plus, ajungând la prețuri între 6400 lei și 8400 lei, pentru aparate CPAP portabile precum DreamStation Go sau AirMini Travel CPAP. Un aparat BiPAP poate avea prețuri cuprinse între 8250 și 10.000 lei, de exemplu Prisma225 sau DreamStation BiPAP Auto.


DreamStation Go Travel CPAP
Și pe alte site-uri prețurile sunt similare, începând de la minim 3000 lei. O mască pentru aparat CPAP poate costa între 450 și 800 lei, în vreme ce tubul de legătură poate fi între 150-200 lei.
Surse:
- https://www.cdt-babes.ro/articole/sforait_sindromul_de_apnee_in_somn.php
- https://www.medicover.ro/despre-sanatate/apnee-in-somn-simptome-cauze-riscuri-diagnostic-si-tratament,787,n,295
- https://www.doc.ro/sanatate/cum-se-trateaza-sindromul-de-apnee-in-somn
- https://www.somnolog.ro/faq-terapia-cpap/
- https://clinicasperanta.ro/titrarea-cu-un-aparat-pentru-tratarea-apneei-obstructive-in-somn/
- https://www.mayoclinic.org/diseases-conditions/sleep-apnea/symptoms-causes/syc-20377631
- https://my.clevelandclinic.org/health/diseases/8718-sleep-apnea
- https://www.sleepfoundation.org/sleep-apnea
- https://en.wikipedia.org/wiki/Sleep_apnea
- https://www.ncbi.nlm.nih.gov/books/NBK482178/
- https://my.clevelandclinic.org/health/treatments/22043-cpap-machine