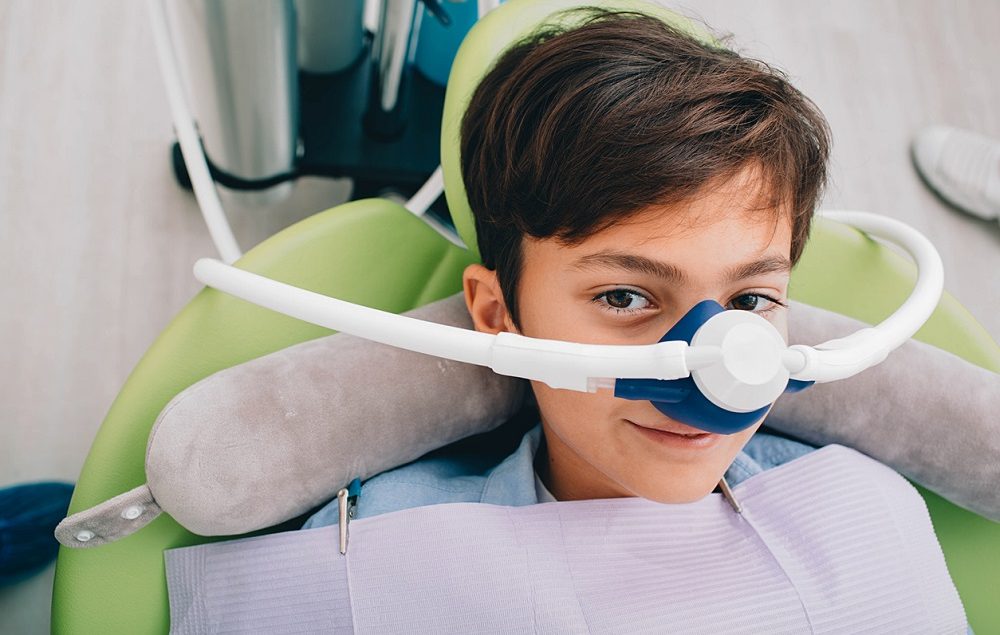
Tot ce trebuie să știi despre inhalosedare la adulți și copii
Redactor specializat
Biochimist, psihoterapeut, formare nutriție și terapii complementare
Studii: Facultatea de Biologie și Masterul în Biochimie.
Alte formări: cursuri acreditate de Lucrător Social, Manager proiect și Antreprenoriat, Hipnoză Clinică, Relaxare și Terapie Ericksoniană.
Despre inhalosedare se consideră că reprezintă o metoda analgezică de viitor, atât în domeniul medicinei dentare , cât și al unor intervenții chirurgicale minore sau al unor proceduri precum endoscopia, colonoscopia sau biopsiile.
Inhalosedarea conștientă ajută la reducerea anxietății, disconfortului și durerii, în timpul anumitor intervenții. Presupune o sedare blândă sau moderată, fără pierderea conștienței, indusă prin inhalarea unor gaze cu efect analgezic și anestezic cum este protoxidul de azot sau gazul ilariant.
Procedurile de inhalosedare pot fi aplicate atât la copii, cât și la adulți, determinând o stare de relaxare și inhibare a anxietății și detașând pacientul de realitate, astfel încât să devină mult mai receptiv la sugestii și tratament. Inhalosedarea este o metodă relativ simplă și fără contraindicații semnificative, de a diminua hipersensibilitatea la durere și teama asociată în special cu manevrele stomatologice, dar și cu unele intervenții chirurgicale și imagistice.
Ce trebuie să știm despre inhalosedare
Sedarea conștientă reprezintă o tehnică în cadrul căreia se folosesc anumiți agenți farmacologici pentru a provoca o stare de inhibiție la nivelul sistemului nervos central, astfel încât frica și durerea să diminueze, dar pacientul să se mențină conștient și în contact verbal cu medicul.
Conform medicului Alida Moise, medic primar ATI cu competenţă în terapia durerii, există mai multe grade de sedare, așa cum expune în prezentarea de pe viata-medicala.ro:
” – minimă, în care răspunsul pacientului la stimulii verbali este normal, capacitatea de protecţie a căilor respiratorii, ventilaţia şi funcţia cardiovasculară sunt neafectate, iar durerea este sau nu resimţită, în funcţie de asocierea sau nu a unei medicaţii suplimentare
– moderată, în care pacientul răspunde la stimuli verbali mai puternici, asociaţi eventual cu cei tactili, ceilalţi parametri rămânând de regulă nemodificaţi
– profundă, însemnând o reactivitate scăzută a pacientului, căi respiratorii cel mai adesea ineficient protejate…ventilaţie potenţial inadecvată în lipsa unei intervenţii pentru eliberarea căilor respiratorii şi o funcţie cardiovasculară ce poate fi deprimată. ”
Sedarea conștientă urmărește primele două grade, fiind minimă sau moderată și putând fi indusă pe cale inhalatorie (protoxid de azot, sevofluran), injectabil, pe cale intravenoasă, intramusculară sau subcutanată (cu diverse substanţe, printre care propofol), oral sau transmucos.
Când vorbim despre inhalosedare, însă, ne referim doar la forma de sedare conștientă care se obține prin utilizarea unui amestec gazos inhalat, cum este cel dintre protoxid de azot și oxigen sau sevofluran, oxigen și protoxid de azot. Sedarea face pacientul mai puțin mobil decât simpla injectare a unui anestezic local, scăzând astfel riscurile de complicații din procedura chirurgicală. Pacientul păstrează controlul asupra reflexelor sale de protecție și poate răspunde la comenzi, fiind într-o comunicare permanentă cu medicul curant.
”În general, inhalosedarea este indicată persoanelor anxioase, pacienţilor care au de suportat manevre prelungite, laborioase, celor cu comorbidităţi speciale, echilibrate, dar pe care stresul le-ar putea dezechilibra, şi copiilor”, subliniază dr. Alida Moise.
Inhalosedarea își are originile în utilizarea protoxidului de azot sau gazului ilariant în extracțiile dentare, în urmă cu peste 150 de ani. Protoxidul de azot a fost utilizat în stomatologie și chirurgie încă din anul 1844, fiind administrat prin inhalare din saci de respirat de cauciuc. Actualmente, în spitale, este administrat prin intermediul unor dispozitive prevăzute cu vaporizator anestezic și ventilator mecanic, în amestec cu oxigen medical, în proporție de 2:1. Fiind un anestezic general destul de slab, protoxidul de azot nu este administrat singur ci împreună cu gaze mai puternice, precum sevofluranul sau desfluranul (anestezice generale de tip eter halogenat).
Oxidul de azot (N2O) este un gaz incolor, cu un miros slab, dulceag. Este un agent analgezic și anxiolitic eficient care provoacă inhibare la nivelul sistemului nervos central (SNC), precum și o stare de euforie și are un efect redus asupra sistemului respirator.
”Protoxidul de azot ar fi gazul ideal pentru sedarea conştientă într-un cabinet de medicină dentară… Printre efectele administrării se numără analgezia la doze subanestezice, care însă nu o înlocuieşte pe cea locală şi nu reprezintă scopul manevrei, alterarea percepţiei tactile, termice, vizuale, auditive, temporale şi a memoriei recente, minime modificări de comportament – anxioliză, scăderea dorinţei de a raporta percepţia stimulilor, detaşarea de realitate, disocierea de mediul înconjurător, euforie –, ameţeli, distorsiuni ale sunetului, creşterea sugestibilităţii şi imaginaţiei.”, arată dr. Moise.
Tehnica de inhalosedare utilizează concentrații subanestezice de protoxid de azot, în amestec cu oxigen, furnizate printr-o mască nazală. Protoxidul de azot este slab solubil, cu o concentrație minimă alveolară ridicată (105%), astfel încât efectele sale se instalează rapid şi dispar la fel de rapid, odată cu încetarea administrării.
Durata sedării este controlată și pacientul poate reveni aproape imediat la activități normale.
Inhalosedarea are multiple avantaje:
- Asigură o stare de relaxare și elimină senzația de amnezie și dezorientare spațio-temporală
- Este sigură pentru organism și permite recuperarea rapidă;
- Diminuează frica de stomatolog, specifică celor mici, dar și anxietatea adulților legată de diverse proceduri medicale
- Reprezintă o formă de analgezie neinvazivă;
- Pe lângă stomatologie, poate fi utilizată în multiple alte domenii: cardiologie, gastroenterologie, ginecologie, anesteziologie;
- Este, în general, lipsită de riscuri și nu provoacă alergii sau alte efecte notabile
Despre inhalosedare la adulți, beneficii și riscuri
Adulții, ca și copiii pot beneficia de inhalosedare ca metodă analgezică în timpul procedurilor stomatologice, dar și al unor intervenții chirurgicale minore. Cu câteva excepții, majoritatea adulților pot fi tratați prin sedare conștientă, dar în special cei care suferă de anxietate severă legată de intervenția stomatologică, cei care au un puternic reflex de vomă ce îngreunează procedurile, pacienții cu hipersenzitivitate la durere sau cei cu nevoi speciale (Parkinson. hipertensiune arterială, aritmii, epilepsie, afecțiuni hepatice).
”Pacientul ideal este stabil hemodinamic şi respirator, sănătos, fără comorbidităţi sau cu comorbidităţi neinvalidante, cu tratament corect administrat şi afecţiuni – astm, HTA, boală cardiacă ischemică, diabet zaharat, insuficienţă renală cronică – echilibrate. Chiar dacă este anxios, pacientul trebuie să fie conştient şi cu discernământ.”, arată dr. Moise.
În ziua intervenției, pacientul trebuie să respecte un repaus alimentar de două-şase ore şi să nu consume alcool.
Procedura de inhalosedare poate fi aplicată în cazul:
- Intervențiilor stomatologice, precum tratamentul cariilor, curățarea danturii, intervenții chirurgicale minore;
- Endoscopiei, colonoscopiei, vasectomiei
- Recoltării biopsiilor
- Intervențiilor chirurgicale pentru fracturile simple
- La femeile care aleg nașterea naturală
Inhalosedarea conștientă a fost folosită, în plus, și pentru alte intervenții, precum puncția lombară, aspirația de măduvă osoasă, tratamentul rănilor, proceduri minore, precum canularea venoasă, drenajul abceselor, extracția unor corpi străini, precum și pentru diminuarea durerilor și anxietății în cazul fracturilor sau endoscopiei pulmonare.
La femeile care vor să nască natural, inhalosedarea nu determină o amorțire generalizată, ca anestezia epidurală și nici nu diminuează durerile atât de pregnant ca narcoticele. Starea de euforie și relaxare pe care o induce determină, mai degrabă, o disociere de durere. Pacienta simte durerea, dar nu mai este atât de deranjată și anxioasă legat de aceasta.
Pentru inhalosedare conștientă în cazul procedurilor non-stomatologice se folosește, de obicei, un amestec de 50% protoxid de azot și 50% oxigen, sub denumirea de Entonox, cu efecte sedative și analgezice. Aceasta este o alternativă eficientă la sedarea conștientă cu agenți intravenoși (de exemplu midazolam cu opioid), asigurând o calitate la fel de mare a actului medical și scăzând disconfortul în aceeași măsură ca sedativul intravenos.
Cum se aplică manevra de inhalosedare
Se realizează mai întâi un consult preoperator, preanestezic, discutându-se
antecedentele patologice, eventualele alergii, tratamentele cronice, posibilităţile de însoţire şi repaus postmanevră, explicarea manevrei şi alegerea măştii, obţinerea consimţământului informat şi programarea şedinţei de tratament. Pacientul trebuie să înţeleagă că sedarea nu înlocuieşte anestezia loco-regională, ci doar facilitează operațiunile ulterioare.
Înainte de realizarea manevrei, aparatul de inhalosedare este montat corect şi verificat, la fel şi buteliile de oxigen și protoxid de azot. Este aleasă masca potrivită, care să nu jeneze pacientul, dar nici să nu permită scăpările de gaze.
Se aplică masca nazală, iar timp de unul-trei minute se face preoxigenarea (în această fază, pacientul primeşte oxigen 100%). Urmează administrarea titrată a protoxidului, începând de la 10% (sub acest procent poate fi eficient doar în cazuri deosebite, precum al pacienţilor cu tratament cronic cu benzodiazepine), crescând la 20% şi apoi, dacă este cazul, cu câte 5%. În mod normal, nu este necesară administrarea de protoxid peste 50%.
Când se obţine nivelul de sedare dorit, se administrează anestezia locală, după care se realizează reducerea treptată a protoxidului, în etape similare celor de creştere, până la oxigen 100%, nivel la care pacientul este menţinut cel puţin un minut (preferabil între două şi cinci), pentru a nu se produce hipoxie la oprirea aparatului.
Tehnica de lucru trebuie să respecte indicațiile producătorului aparatului.
Pe parcursul intervenției, starea pacientului trebuie monitorizată cu un pulsoximetru, înregistrând rata cardiacă și saturația de oxigen din sânge.
”Semnele instalării sedării potrivite sunt relaxarea pacientului, uneori identificată de acesta, apoi o uşoară somnolenţă, scăderea atenţiei, alterarea memoriei şi a performanţelor intelectuale, scăderea uşoară a acuităţii vizuale (vederea neclară), reducerea dexterităţii, parestezii ale membrelor”, se arată în articolul din cadrul viata-medicala.ro.
De regulă, efectul protoxidului se manifestă doar pe durata administrării, însă este recomandat ca pacientul să nu părăsească cabinetul înainte de 15–30 de minute de la oprirea sedării, timp în care să treacă şi anumite efecte, precum apatia sau unele efecte secundare manifestate tardiv.
Care sunt efectele adverse și contraindicațiile inhalosedării
În ceea ce privește reacțiile adverse, acestea apar destul de rar, dar pot cuprinde:
- Greață și vărsături
- Stare de suprasedare, manifestată prin agitație, paloare, tulburări gastrice
- Alterarea percepției, amețeli
- Tulburări respiratorii: hipoventilație, apnee, obstrucție respiratorie, laringospasm
Inhalosedarea cu protoxid de azot nu are, practic, contraindicaţii absolute, ci relative:
- sarcina în primul trimestru
- lipsa de discernământ a pacientului
- pacienţii cu adicţii (cu care este greu de stabilit o relaţie, iar substanţele consumate pot potenţa efectul protoxidului)
- pacienții cu infecţii acute de tract respirator, cei cu chirurgie a urechii medii, trompe ale lui Eustachio blocate, perforaţii de timpan sau pneumotorax în antecedente
- pacienţi cu hipertensiune pulmonară moderată sau severă
- pacienții cu deficit cronic de acid folic şi vitamină B12
- pacienţi imunodeprimaţi
- persoanele care au nevoie de intervenţii numeroase pe o perioadă mai lungă de timp (la care se recomandă intercalarea metodelor de sedare)
- pacienţii cu comorbidităţi severe dezechilibrate
- pacienții psihotici sau necooperanţi
Inhalosedarea la copii
Studiile au arătat că sedarea conștientă cu protoxid de azot și oxigen poate fi utilizată în mod eficient pentru furnizarea de îngrijiri medicale dentare de înaltă calitate într-un eșantion pediatric mare, cu pacienți anxioși, care refuzau tratamentul stomatologic. Mai mult de 85% dintre subiecții participanți la studiu au putut beneficia de tratament stomatologic în condiții optime, prin folosirea inhalosedării. Inhalosedarea conștientă s-a dovedit, astfel, o alternativă preferabilă anesteziei generale, care comportă riscuri mai mari. În ceea ce privește efectele adverse, procentul acestora s-a dovedit a fi foarte scăzut (2,5%). Cele mai frecvente simptome au fost greața și vărsăturile (1,2%)
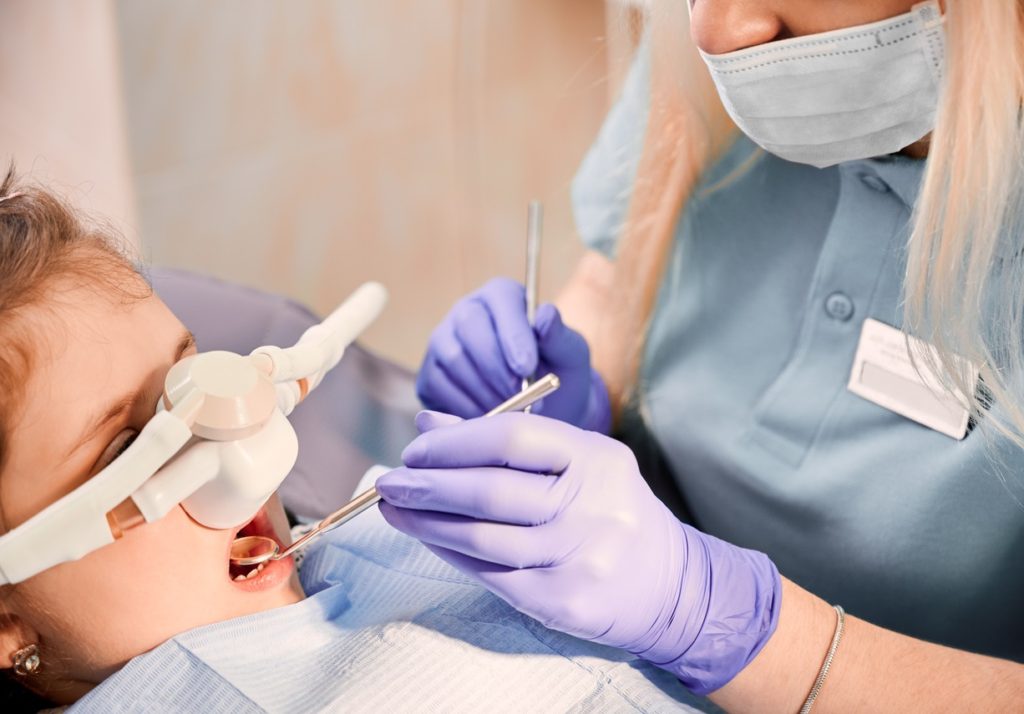
Procedura de inhalosedare este utilă în cazul pacienților pediatrici cu un grad crescut de anxietate corelată cu intervențiile stomatologice, precum și pentru cei care prezintă hipersenzitivitate la durere. Pentru copiii care au teamă intensă de dentist și se arată total necooperativi, inhalosedarea este o soluție eficientă și relativ ieftină, comparativ cu anestezia generală, care comporta și riscuri mult mai mari. În plus, sedința de inhalosedare durează în jur de 40 de minute, în vreme ce anestezia generală se poate întinde pe parcursul a 1-3 ore.
Mai mult decât atât, imediat ce ședința de inhalosedare s-a încheiat, copilul își revine, poate merge, este binedispus și relaxat. După anestezia generală, timpul de refacere și recuperare a funcțiilor motorii este mult mai lung.
În principiu, ședința de inhalosedare începe prin furnizarea de oxigen 100% prin mască, timp de 1-2 minute, apoi începe administrarea de protoxid de azot, în concentrație de 5-10%, crescând ulterior până când se atinge nivelul de sedare dori, dar fără să depășească o concentrație de 50%. Se utilizează, de regulă, un flux de 4-9 litri/ minut, iar după circa 8 minute poate începe tratamentul stomatologic, în vreme ce contactul verbal cu copilul este menținut în permanență. Micilor pacienți li se reamintește tot timpul să respire pe nas, prin mască, pentru ca gazul să-și mențină efectul.
În timpul ședinței de inhalosedare, sunt monitorizate pulsul, saturația de oxigen și tensiunea arterială, astfel încât intervenția să se desfășoare în cele mai bune condiții. La încheierea procedurii, copilul respiră oxigen 100%, timp de 3-5 minute, pentru a-și reveni complet din starea de sedare.
Inhalosedarea este o tehnică cu un grad crescut de siguranță. Nu lasă urme în organism, este lipsită de efecte pe termen lung. Protoxidul de azot nu se leagă de componentele sangvine și nu se metabolizează hepatic sau renal, ci se elimină la nivel pulmonar, imediat după ce s-a încetat administrarea sa. În plus, aceasta are un efect rapid și intensitatea și durata pot fi ajustate în funcție de pacient.
Așa cum am menționat mai sus, efectele adverse ale inhalosedării apar foarte rar ( la mai puțin de 3% dintre pacienți), principalele manifestări fiind greața și vărsăturile. Durerile de cap, hiperexcitabilitatea, unele probleme respiratorii, sau o stare de suprasedare pot fi, de asemenea, prezente, dar incidența lor este foarte scăzută. Din acest punct de vedere, inhalosedarea reprezintă o tehnică cu mai puține riscuri și complicații, comparativ cu anestezia generală.
Principalii pacienți pediatrici recomandați pentru inhalosedare sunt:
a) Pacienții anxioși, cu un grad scăzut de colaborare, dar capabili să înțeleagă și să urmeze instrucțiuni simple;
b) Pacienți cu vârste de la 4 ani în sus, deși există și recomandări pentru o vârstă minimă de 6 sau 8 ani
c) Pacienți cu un reflex de vomă sever, care face imposibil tratamentul dentar doar cu anestezie locală
d) Pacienți scare prezintă anumite tulburări fizice sau mentale
e) Pacienții care necesită un timp mai îndelungat de intervenție, din cauza tratamentelor complexe sau multiple;
f) Pacienții cu intervenții chirurgicale minore.
Inhalosedarea nu este indicată pentru:
- copiii sub 3 ani;
- pacienții care suferă de astm bronșic, otite, sinuzite, boli pulmonare cronice obstructive, bronșită cronică;
- copiii care suferă de infecții respiratorii acute ( răceli, polipi, amigdale);
- pacienții extrem de anxioși și total necooperativi
Cât costă procedura de inhalosedare
Prețul procedurii de inhalosedare variază în funcție de clinică, durată și pacient (adult sau copil). Astfel, inhalosedarea la copii poate costa între 200 și 700 de lei, pentru o ședință de 30 de minute, în vreme ce anestezia generală poate ajunge și la 2000 de lei. Pentru adulți, prețurile variază între 250 și 400 lei, pentru o ședință de 60 de minute.
Surse:
- https://www.viata-medicala.ro/ars-medici/inhalosedarea-utila-in-medicina-dentara-interzisa-medicilor-dentisti-5012
- https://www.hindawi.com/journals/bmri/2016/7289310/
- https://www.scielo.br/j/medical/a/TJMgJcppMDwKkWWM9dnJLgd/?lang=en
- https://excedent.ro/en/inhalosedation-the-analgesia-of-the-future/
- https://www.healthline.com/health/conscious-sedation
- https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6327823/
- https://www.sciencedirect.com/topics/medicine-and-dentistry/conscious-sedation