De ce mă sufoc noaptea în somn? Specialistul răspunde
Redactor specializat
Biochimist, psihoterapeut, formare nutriție și terapii complementare
Studii: Facultatea de Biologie și Masterul în Biochimie.
Alte formări: cursuri acreditate de Lucrător Social, Manager proiect și Antreprenoriat, Hipnoză Clinică, Relaxare și Terapie Ericksoniană.
Senzația subiectivă că mă sufoc noaptea în somn poate avea multiple cauze. Astfel, mă pot trezi cu o stare de dispnee paroxistică nocturnă, care se ameliorează în poziție verticală. Senzația de sufocare poate să apară din cauza unor afecțiuni cardiace sau pulmonare, a unor dezechilibre hormonale sau a unor carențe de minerale, cum este lipsa de calciu. Există și cazuri în care starea de sufocare în timpul somnului este determinată de un atac de panică și se calmează după ce trece episodul respectiv. În sfârșit, episoadele de oprire a respirației în somn pot fi determinate de sindromul de apnee de somn. În astfel de cazuri, pacientul nu se trezește întotdeauna, deși pot să apară mai multe opriri ale respirației pe parcursul nopții. În articolul de față sunt trecute în revistă principalele motive ce pot determina senzația de sufocare în timpul somnului.
Din ce cauză mă sufoc noaptea în somn
Atunci când o persoană se trezește cu o senzație de sufocare în timpul nopții, aceasta este însoțită adesea de o stare de anxietate care poate conduce la cele mai negre scenarii. Totuși, nu orice stare de sufocare nocturnă are drept cauză o afecțiune severă. Este adevărat că un atac de cord este însoțit și de senzație de sufocare, alături de alte simptome precum durerea, presiunea în piept, transpirațiile reci. Dar și un atac de panică poate trezi o persoană din somn cu senzația de sufocare. Dacă mă sufoc noaptea în somn, este important să cunosc care pot fi cauzele și când trebuie să mă adresez de urgență medicului.
Mă sufoc noaptea în somn din cauza unor boli grave
O serie de boli cardiace și pulmonare pot determina dispnee, care poate să apară atât ziua, cât și în timpul nopții, trezind pacientul din somn. Deși sunt șanse mai mari ca aceste episoade să se instaleze după un efort intens, au existat și cazuri în care au apărut în timpul somnului.
”Dacă ești treaz sau dormi, acest lucru nu contează când vine vorba de atacuri de cord. Un atac de cord este cel mai frecvent cauzat de ruperea plăcii de aterom, iar acest lucru poate apărea spontan – noaptea sau ziua”, spune Jeffrey H. Johnson, MD, neurolog la Centrul Medical al Universității din Tennessee din Knoxville.
Pacienții diagnosticați deja cu cardiopatie ischemică (boală coronariana) sau care au factori de risc cardiovasculari, că de exemplu, hipertensiune arterială, diabet, obezitate, lipide crescute și sunt fumători pot suferi un infarct miocardic acut care poate fi precedat de o stare de oboseală extremă. Aceștia se pot trezi brusc din somn cu o senzație de lipsă de aer, durere în piept care iradiază în brațul stâng și în mandibulă, presiune toracică, transpirații reci, amețeală, stare de greață, acest tablou clinic fiind caracteristic infarctului.
În funcție de tipul și intensitatea simptomelor unui atac de cord, o persoană se poate trezi în timp ce se confruntă cu un atac de cord sau s-ar putea să nu se trezească.
„Un atac de cord în timpul somnului nu va determina neapărat trezirea. Există atacuri de cord „tăcute” descrise ca fiind silențioase, deoarece pacientul nu simte neapărat disconfort în piept. Uneori, dar nu întotdeauna, atacurile de cord silențioase în timpul somnului pot ducela moarte subită cardiacă.”, spune dr. Johnson.
La pacienții cu apnee obstructivă de somn crește riscul emboliei pulmonare acute, care se poate manifesta atât în stare de trezie cât și în timpul somnului.
Datele din studiile fiziopatologice sugerează că atât hipoxia intermitentă, cât și fragmentarea somnului caracteristice sindromului de apnee în somn sunt asociate cu coagulabilitate crescută a sângelui, disfuncție endotelială și stază venoasă.
Dacă mă sufoc noaptea în somn, iar această senzație este însoțită de junghi toracic apărut subit care se accentuează la inspire sau tuse; tahicardie și palpitații; transpirații; tuse cu spută sangvinolentă; semne de șoc sau leșin, toate acestea pot fi determinate de o embolie pulmonară acută. Riscul emboliei pulmonare este mai mare la persoanele cu stază venoasă determinată de repaus prelungit la pat (după operații, traumatisme, boli, paralizii), sedentarism sau la persoanele cu trombogeneză anormală (cauzată de factori ereditari, malignități, insuficență cardiacă, arsuri grave, infecții severe, etc)
Insuficiența cardiacă sau edemul pulmonar pot determina, de asemenea, dificultăți de respirație în timpul nopții și trezirea din somn cu o stare de sufocare.
Un atac de astm nocturn poate determina, de asemenea, o stare de sufocare, alături de alte simptome precum presiune în piept, tuse, respirație șuierătoare. Astmul nocturn poate face somnul imposibil, determinând o stare de oboseală și iritare întreaga zi care urmează.
Posibilitatea de a prezenta simptome de astm este mai mare în timpul somnului. Respirația șuierătoare nocturnă, tusea și dispneea sunt frecvente și potenţial periculoase, deși mulți medici subestimează adesea astmul nocturn. Studiile arată că majoritatea deceselor legate de astmul sever au loc noaptea.
Motivul exact pentru care astmul este mai sever în timpul somnului nu este cunoscut, dar există explicații care includ expunerea crescută la alergeni; activarea unor infecții respiratorii; poziție culcată și acumularea de mucus; secrețiile hormonale care urmează un model circadian. Chiar și somnul în sine poate provoca modificări ale funcției bronșice.
Apneea obstructivă în somn și Dispneea Paroxistică Nocturnă
Sindromul de apnee în somn este cea mai comună formă de tulburare a respirației în timpul somnului. Se caracterizează, în principal, prin episoade recurente de închidere parțială sau completă a căilor aeriene superioare, care conduc la hipoxie intermitentă și fragmentare a somnului. Acest sindrom este considerat o problemă majoră de sănătate publică, afectând 5–15% din populația generală, crescând liniar odată cu vârsta până la 60–65 ani. Apneea de somn crește riscul unei game largi de comorbidități cardiovasculare, cum ar fi hipertensiunea arterială, accidentul vascular cerebral, boala cardiacă ischemică, aritmiile și insuficiența cardiacă. Mecanismele fiziopatologice care stau la baza asocierii dintre sindromul de apnee în somn și bolile cardiovasculare sunt încă incomplet înțelese, dar par să implice atât hipoxia intermitentă, cât și fragmentarea somnului, care pot induce activarea simpatică, inflamația, stresul oxidativ și hipercoagulabilitatea sângelui, toate un risc cardiovascular major.
”Criteriile de diagnostic pentru sindromul de apnee în somn sunt: 15 episoade de apnee (oprire a respirației) pe parcursul unei ore de somn însoțite sau nu de somnolență pe parcursul zilei, sforăit, oboseală, insomnie.”, arată dr. Cristina Goanță pe site-ul reginamaria.ro
Dacă sunt afectat de acest sindrom, pe lângă faptul că mă sufoc noaptea în somn, voi avea și alte simptome, precum:
- Durere de cap matinală și somnolență
- Respirație pe gură
- Iritabilitate
- Depresie
- Insomnie
- Disfuncții sexuale
Dispneea paroxistică nocturnă este o afecțiune care declanșează scurtarea bruscă a respirației în timpul somnului. Această dificultate în respirație poate face ca o persoană să se trezească brusc, cu o stare de sufocare și de anxietate.
Dispneea Paroxistică Nocturnă apare, de obicei, la câteva ore după ce o persoană adoarme și se ameliorează atunci când bolnavul se ridică în poziție verticală. Dispneea paroxistică nocturnă este cauzată, de obicei, de o afecțiune pulmonară sau cardiacă, Insuficiența cardiacă, astmul, Boala Pulmonară Obstructivă Cronică, diverse inflamații sau infecții ale plămânilor pot determina Dispnee Paroxistică Nocturnă,
Simptomele Dispneei Paroxistice Nocturne constau în:
- Trezire bruscă, gâfâind și căutând aerul
- Tuse imediat după trezire
- Insomnie
- Anxietate
Dispneea paroxistică nocturnă diferă de ortopnee, care apare, de asemenea, când o persoană stă întinsă, dar nu este neapărat adormită.
Ortopneea apare din cauza congestiei plămânilor în poziție orizontală, în urma unor procese ce presupun redistribuirea sângelui, atunci când o persoană se întinde în pat. Această redistribuire nu declanșează niciun simptom la majoritatea oamenilor. Cu toate acestea, la cei cu ortopnee, ventriculul stâng al inimii nu poate pompa volumul suplimentar de sânge. Din această cauză, crește presiunea în venele pulmonare, determinând scurgerea lichidului în plămâni, ducând la dificultăți de respirație.
Sufocarea nocturnă poate apărea din cauza dezechilibrelor hormonale
Hipertiroidismul poate fi una dintre cauzele pentru care mă sufoc noaptea în somn. Excesul de hormone tiroidieni poate determina tahicardie, palpitații și senzația de sufocare sau de ”sete de aer”.
Scăderea producției de hormoni sexuali poate fi asociată și cu stări de oboseală și sufocare ce apar pe parcursul nopții. Femeile la menopauză pot experimenta mai frecvent astfel de stări, împreună cu alte simptome precum: creșterea tensiunii arteriale, dureri ale articulațiilor, bufeuri, tulburări de somn/insomnie, amețeli, stare de rău general.
Femeile însărcinate se confruntă, de asemenea, cu stări de dispnee, corelate atât cu creșterea nivelului de estrogen și progesteron, cât și cu modificările anatomice (împingerea diafragmei în sus) și metabolice.
La bărbați, efectele testosteronului asupra respirației sunt complexe, putând determina creșterea răspunsului ventilației la hipoxie și agravarea apneei obstructive în somn.
Anxietatea și atacul de panică pot determina sufocare și trezire bruscă din somn
Dispneea poate fi și psihogenă, iar dacă mă sufoc noaptea în somn și mă trezesc brusc, cu o senzație de spaimă, cauza poate fi un atac de panică.
Scurtarea respirației și senzația de sufocare sunt simptome comune ale anxietății. Deși pot provoca o stare de teamă care poate merge până la senzația iminentă de moarte din timpul atacurilor de panică, acestea sunt, de obicei, inofensive și dispar atunci când anxietatea se calmează.
Atacurile de panică nocturne pot apărea brusc, fără nici o cauză evidentă, trezind o persoană din somn. Pe lângă senzația de sufocare, sunt însoțite de ritm cardiac rapid, tremur, transpirație, hiperventilație, înroșire sau frisoane și un sentiment de moarte iminentă. Aceste semne și simptome alarmante le pot imita pe cele ale unui atac de cord sau ale unei alte afecțiuni medicale grave. Deși atacurile de panică sunt neplăcute, nu sunt periculoase.
Atacurile de panică nocturne durează, de obicei, doar câteva minute, însă persoana are nevoie adesea de mai mult timp pentru a se calma și a adormi din nou..
Nu se știe ce cauzează atacurile de panică. Factorii de bază pot include genetica, stresul și anumite schimbări în modul în care funcționează unele părți ale creierului. În unele cazuri, o afecțiune de bază, cum ar fi o tulburare de somn sau o problemă cu tiroida, poate provoca semne și simptome asemănătoare atacului de panică.
Mă sufoc noaptea în somn din cauza unor modificări biochimice
Anemia feriprivă, determinată de deficitul de fier în sânge, poate cauza o stare de sufocare, inclusiv pe timpul nopții. Fără cantitatea adecvată de fier, este afectată sinteza hemoglobinei, transportorul oxigenului în organism, astfel încât cantitatea de oxigen ce ajunge la celule și țesuturi este mai mică, iar de aici apare senzația de sufocare. Pe lângă dispnee, anemia are și alte simptome precum:
– slăbiciune, oboseală și diminuarea rezistenței la effort
– dureri de cap
– amețeală
– irascibilitate, dificultăți de concetrare
– lipsa poftei de mâncare
– tegumente palide
Deficitul anumitor micronutrienți în organism, precum calciul sau magneziul poate provoca stări de sufocare, asociate cu afecțiunea numită spasmofilie. Aceasta poate apărea și ca o condiție secundară a unor patologii, cum sunt disfuncțiile endocrine, pancreatita, ca efect advers al unor medicamente, al abuzului de alcool sau droguri.
Spasmofilia presupune o varietate de manifestări care nu sunt neapărat grave, dar sunt resimțite într-un mod inconfortabil de pacienți. Principalul semn sunt spasmele, care pot fi localizate în zona oculară sau a buzelor, la nivelul laringelui și esofagului (care dau senzația de sufocare, nod în gât etc.). Pot fi prezente spasme sau cârcei la nivelul gambelor, mai ales pe timp de noapte, atât de dureroase, încât determina trezirea din somn a persoanei afectate. Alte manifestări includ transpirații calde, în special ale palmelor, amorțeală și furnicături ale membrelor etc.
Diagnosticul stărilor de sufocare nocturnă
Așa cum am văzut, dacă mă sufoc noaptea în somn, cauzele pot fi multiple și este important să se determine afecțiunea sau condiția care duce la dispneea nocturnă.
În cazul în care medicul suspectează existența unei boli cardiace sau pulmonare ce duce la starea de sufocare, a unui dezechilibru hormonal sau biochimic, poate recomanda mai multe analize și teste.
Testele de diagnosticare pot include o combinație de:
– examene fizice, inclusiv teste de tensiune arterială, măsurători de greutate și ascultarea inimii și plămânilor
– teste de sânge pentru a analiza nivelurile de fier, sodiu, calciu, magneziu, potasiu, albumină, creatinina și anumiți biomarkeri din sânge
– radiografii toracice pentru a identifica dacă există cardiomegalie sau congestie la nivelul plămânilor
– electrocardiogramă, care înregistrează ritmul bătăilor inimii unei persoane, frecvența bătăilor și activitatea electrică a inimii
– ecocardiografie pentru a evalua structura inimii și cât de bine pompează
– teste de stres la efort care măsoară modul în care inima unei persoane răspunde la presiunea determinată de exercițiile fizice
– radiografie pentru a determina existența unei afecțiuni pulmonare cronice
– alte metode imaginstice (CT, RMN) pentru a vedea dacă există modificări mai profunde la nivelul organelor toracice sau vaselor de sânge.
În cazul în care starea de sufocare este însoțită și de alte simptome, care sugerează o boală pulmonară, precum BPOC sau o afecțiune inflamatorie, precum astmul, sunt indicate și alte examene, precum testarea funcției pulmonare sau testele alergice, pentru identificarea declanșatorilor episoadelor astmatice.
Pentru diagnosticarea sindromului de apnee de somn, pe lângă examenul ORL, sunt indicate două investigații specifice:
- Endoscopia flexibilă – evidentieaza patologia nazala, faringiană și laringiană
- Polisomnografia –evaluează diverși parametrii pe parcursul somnului
Ce să fac dacă mă sufoc noaptea în somn
Tratamentele indicate în cazul în care mă sufoc noaptea în somn depind de afecțiunea care determină dispneea nocturnă.
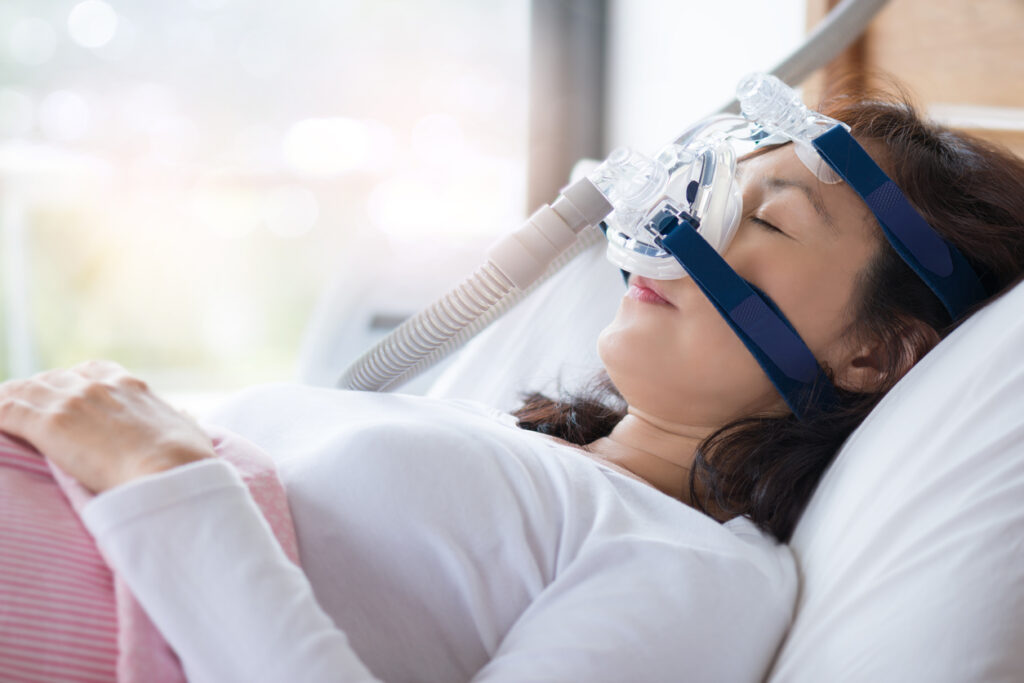
”În cazul sindromului de apnee de somn, cel mai probabil, medicul va recomanda terapie CPAP – care constă în folosirea unui aparat pe timpul nopții care va introduce în căile nazale aer cu presiune pozitivă la același nivel în inspir și în expir.”, arată dr. Cristina Goanță.
Există mai multe tipuri de aparate pentru terapie de somn, dar aparatul CPAP (Continuous Positiv Airway Pressure – Presiune pozitivă continuă în căile aeriene) este cel mai utilizat. Un aparat CPAP trimite un flux constant de presiune prin căile aeriene în gât, pentru a asigura că acestea rămân deschise în timpul somnului, tratând în mod eficient pauzele spontane în respiraţie asociate cu apneea în somn.

În cazul persoanelor cu apnee de somn, poate fi indicat și tratamentul chirurgical ORL, la persoanele cu amigdale ce obturează mult spațiul respirator, la pacienții cu patologie obstructivă nazală sau cu vegetații adenoide.
”O altă parte importantă a tratamentului este cea igienodietetica: trebuie să scazi în greutate, să nu iei medicamente sedative, să nu bei alcool, să eviți să conduci mașină sau utilaje atunci când ești obosit.”, spune dr. Goanță.
În cazul Dispneei paroxistice nocturne, este important să se instituie tratamentul bolii de bază. Astfel, pentru bolile de natură cardiovasculară, se pot administra:
- Diuretice (furosemid, torsemide, indapamida)
- Inhibitorii enzimei de conversie ai angiotensinei (captopril, enalapril, ramipril)
- Blocanți ai receptorilor angiotensinei 2- Atacand (candersartan)
- Antagoniști de aldosteron (spironocaltonă)
- Beta blocanți (bisoprolol, metoprolol succinat)
- Hidralazină și izosorbid dinitrat
În cazul în care dispneea este efectul unei boli cronice pulmonare, precum BPOC, tratamentul este cel caracteristic acestei boli.
După cum se arată pe site-ul medicover.ro, ”tratamentul în bronhopneumopatia obstructiva cronică are că scop încetinirea proceselor inflamatorii și fibrozante la nivel pulmonar și ameliorarea simptomatologiei și calității vieții pacientului prin administrarea de medicamente bronhodilatatoare cu acțiune de scurtă sau lungă durata, corticoterapie, oxigenoterapie non invazivă și medicație antibiotică în cazul suprainfectiilor bacteriene. Alte medicamente care pot fi utilizate la pacienții care prezintă expectorații vâscoase greu de expectorat sunt reprezentate de agenții mucolitici și antioxidanți.”
În plus, atât în cazul bolilor cardiovasculare, cât și al celor pulmonare, este necesară schimbarea stilului de viață, presupunând:
- renunțarea la fumat
- menținerea unei greutăți corporale în limite adecvate
- limitarea consumul de alcool și cafea
- evitarea mâncărurile grase
- activitate fizică
- managementul stresului
În cazul în care mă sufoc noaptea în somn din cauza astmului, tratamentul presupune administrarea de bronhodilatatoare, unele cu acțiune scurtă, folosite ca medicație de salvare, precum Ventolinul (salbutamolul), altele cu acțiune lungă, utilizat în tratamentul de control al astmului, precum Salmeterol sau Formeterol.
Tratamentul combinat constă în asocierea dintre un anti-inflamator și un bronhodilatator. Corticosteroizii inhalatorii pot fi folosiți pentru prevenirea și diminuarea inflamației din căile aeriene, care cauzează astmul.
Prevenirea crizelor astmatice presupune, de asemenea, adoptarea unui anumit stil de viață cu evitarea factorilor declanșatori (alergeni, frig, emoții puternice, etc).
În cazul în care dispneea este determinată de o anumită problem hormonală, se recomandă consultarea unui medic endocrinolog, care va recomanda tratamentul adecvat în funcție de dezechilibrul hormonal identificat. De exemplu, în cazul hipertiroidismului, se urmărește normalizarea funcției glandei tiroide, prin administrarea iodului radioactiv sau a altor medicamente, ori prin intervenție chirurgicală, când glanda tiroidă este îndepărtată parțial sau total.
În cazul în care anemia este responsabilă pentru apariția dispneei, tratamemtul constă, de obicei, în administrarea suplimentelor de fier, asociate cu vitamina C și acid folic.
Dacă starea de sufocare este cauzată de alte deficite, precum cel de calciu, în cazul spasmofiliei, tratamentul poate varia de la sedative de tip benzodiazepine (împotriva stărilor psihice alterate și insomniilor) și endorfine, până la anticonvulsivante. În plus, s-a descoperit utilitatea suplimentării cu calciu și vitamina D (în combinație) și cu magneziu.
În sfârșit, în cazul în care sufocarea nocturnă este determinată de anxietate sau atac de panică, pot fi recomandate tratamente calmante (benzodiazepine, antidepresive), tehnici de relaxare și psihoterapie. Recomandările mai pot include adoptarea unei alimentații sănătoase, respectarea programului de somn și introducerea exercițiilor fizice în rutină zilnică.
Surse:
- https://www.reginamaria.ro/articole-medicale/sindromul-de-apnee-somn-diagnostic-si-tratament
- https://www.medicover.ro/despre-sanatate/boala-pulmonara-cronica-obstructiva-bpoc-cauze-simptome-si-tratament,699,n,295
- https://www.csid.ro/sanatate/sanatate-health/ramai-fara-aer-in-somn-sufocare-boli-apnee-19763544/
- https://www.medicalnewstoday.com/articles/paroxysmal-nocturnal-dyspnea
- https://www.webmd.com/asthma/guide/nocturnal-asthma-nighttime-asthma

