DURERE TORACICĂ? Ghid complet de la medicul specialist

Dr. Olimpia Nicolaescu MD, PhD
Medic primar pneumolog
Medic specialist hematologie clinică
Doctor in științe medicale cu teza "Contribuții la studiul complicațiilor infecțioase pulmonare in sindroamele limfoproliferative maligne", Universitatea de Medicină Și Farmacie "Dr. Carol Davila", 1997
Durerea reprezintă o experiență subiectivă complexă, ale cărei caracteristici – calitate, intensitate, durată, localizare, frecvență, semne și simptome asociate – variază de la o persoană la alta. Percepția sa este influențată de nivelul de instruire a subiectului, emoțional și cognitiv, statutul socio-economic, mediul familial, factorii psihologici predominanți, anticiparea durerii, experiență și contextul clinic. Astfel unii indivizi sunt mai sensibili – adică au un prag mai scăzut pentru durerea produsă de un stimul – decât alții. Fenomenul se numește hiperalgezie, și are componente atât periferice (sensibilizarea nociceptorilor și fibrelor aferente care inervează ţesutul lezat), cât și centrale, la nivelul măduvei osoase. În multe afecțiuni respiratorii durerea este un simptom neobișnuit deoarece țesutul pulmonar este insensibil și când se experimentează durere toracică este aproape întotdeauna urmarea unor situații ce afectează structurile vecine. Atunci însă când este prinsă pleura[i], durerea este un element dominant și are aceleași caracteristici și distribuție indiferent de cauza care a declanșat-o. În acest context se pune întrebarea de a descoperi dacă la originea durerii se află peretele toracic, sau este vorba de o durere iradiată sau ”proiectată” la nivelul peretelui toracic care exprimă suferința unui viscer profund.
Semnificația durerii toracice este diferită iar intensitatea ei nu este proporțională cu severitatea bolii cauzale. Astfel, ea poate fi întâlnită în unele leziuni locale, lipsite de importanță, sau poate indica o boală gravă, somatică sau viscerală.
Cauze pentru durere toracică:
- Durerea ce își are originea în peretele toracic (fracturi costale, radiculo-nevrite, mialgii, infecții, boli maligne, herpes-zoster, dureri ale sânului)
- Durerea provenită de la trahee, pleură și diafragm:
- Durerea traheo-bronșică (infecții, boli maligne[i], corpi străini aspirați, inhalare de iritanți)Durerea pleuro-pulmonară (pleurezii, pneumotorax[ii], pneumonii, embolie[iii] pulmonară, boli maligne, ș.a.)
- Durerea diafragmatică[iv] (pleurezii diafragmatice, pneumonii bazale, abcesul subfrenic, hernia organelor abdominale prin hiatusul diafragmatic)
- Tulburări cardio-vasculare (angină pectorală, infarct miocardic, pericardită, disecția de aortă, ș.a.)
- Durerea provenită de la organele mediastinale (limfoame mediastinale, emfizemul[v] mediastinal însoțit uneori de pneumotorax, mediastinitele acute sau cronice)
- Suferințe gastro-intestinale (boli ale esofagului, colecistita, ulcerul peptic, pancreatita)
Vom trece în revistă mai departe principalele tipuri etiologice specifice unei dureri toracice.
Durerea ce își are originea în peretele toracic
Traumatismele articulațiilor, mușchilor, cartilajelor,oaselor care constituie cușca toracică (coaste, stern, la care se poate adăuga și coloana vertebrală dorsală)pot provoca dureri toracice.Traumatismele toracice cunosc azi o frecvență crescută datorită accidentelor industriale sau de circulație, iar leziunile întâlnite sunt adesea foarte grave. În mod obișnuit, traumatismele toracelui se împart în traumatisme închise (contuzii) și traumatisme deschise (plăgi, cu sau fără penetrarea de către agentul vulnerant cel puțin a pleurei parietale). Pe lângă faptul că în asemenea situații durerea este foarte violentă, ea se poate însoți și de alte tulburări – pleurezie, pneumotorax, hemotorax[vii], obstrucție bronșică, emfizem mediastinal, leziuni diafragmatice, edem[viii] pulmonar post-traumatic – ce pot conduce la insuficiență respiratorie și șoc, cu tulburări funcționale și anatomice ce pot provoca decesul.
Nevralgia intercostală este un diagnostic de care se abuzează uneori pentru durere toracică. Ea este expresia unei inflamații a nervilor intercostali determinată de traumatisme, infecții, compresii sau cauze toxice; inflamația este agravată de expunerea la frig. Durerea, localizată în spațiul intercostal, are un debut brusc și caracter de arsură, se intensifică în cazul respirației profunde, tusei, mișcărilor bruște.
Zona zoster este o formă particulară de nevralgie intercostală ce apare de regulă la indivizi cu o rezistență scăzută (bolnavi cronici, denutriți). Bolnavul resimte pe traiectul nervos o durere vie, ce se întinde de la nivelul coloanei vertebrale către peretele toracic lateral și anterior. După scurt timp de la debut apar pe traiectul nervos leziunile veziculare caracteristice, durerea însă poate persista câteva săptămâni după dispariția acestora.
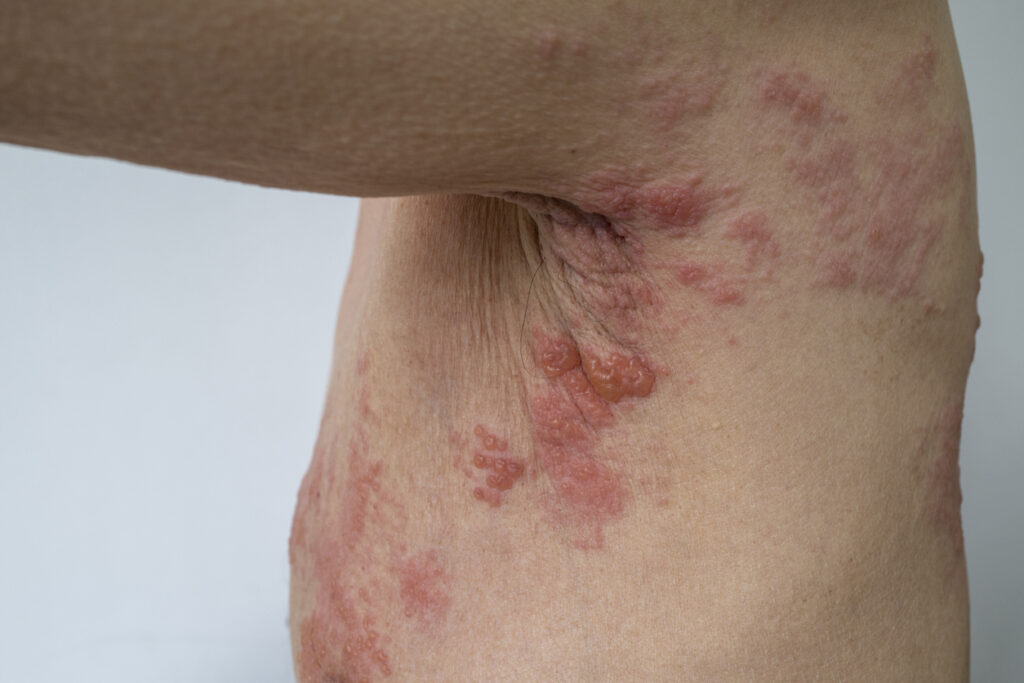
Fibromialgia, fibrozita și miozita sunt generate de procese ischemice locale, traumatisme și hematoame, infecții, în special virale, trichineloză[ix], dermatomiozită[x], de eforturi excesive. Durerile mușchilor intercostali sunt percepute ca dureri toracice intensificate de mișcările respiratorii ample, precum și de palparea maselor musculare.
Durerile radiculare se produc prin iritația rădăcinilor nervoase din apropierea măduvei spinării, atât în zona respectivă, cât și la distanță, de-a lungul traiectului nervului. Acest tip de dureri poate fi generat de procese infecțioase, toxice, sau de boli ale coloanei vertebrale (osteofite gigante, hernii de disc cu compresie radiculară, deformări toracice). Durerea toracică din radiculită este accentuată de mișcare, de flexia sau torsiunea coloanei, de mișcările membrelor superioare.
Malignitatea metastatică rezultată din tumori primitive de sân, tiroidă, prostată, tub digestiv, tumori renale (hipernefrom), se poate prezenta ca leziuni dureroase ale peretelui toracic, uneori cu fracturi spontane ale coastelor.
Durerea sânului (mastodinia) se întâlnește frecvent în practica medicală și are multiple cauze, de gravitate diferită, și care necesită o conduită terapeutică diferențiată. În durerea de tip mastită puerperală sânii sunt congestionați, cu indurații nodulare iar durerea poate fi atât de intensă încât să împiedice palparea. Tumorile maligne, cu caracter invadant, în stadii tardive, determină dureri severe, permanente. Alte cauze ale mastodiniei mai pot fi: sindromul premenstrual, infecțiile și abcesele sânului, tumorile benigne (chisturi și fibroadenoame), diverse afecțiuni ale glandelor endocrine, traumatismele locale, folosirea unei lenjerii inadecvate formei și mărimii sânilor (ex. sutiene cu fir metalic).
O altă sursă a durerii toracice, deloc de neglijat în zilele noastre, este reprezentată de artrita[xi] infecțioasa a joncțiunilor articulare sternoclaviculare, care este în creștere în rândul consumatorilor de droguri injectabile.
Durerile traheo-bronșice
Durerea de origine traheală este resimțită în general pe linia mediană, retrosternal, anterior, sub formă de arsură, este surdă, exagerată de tuse și de respirația profundă. Durerea generată de interesarea bronhiilor mari se simte, cu aceleași caracteristici, dar localizată laterosternal. Acest tip de disconfort denotă de obicei o infecție virală sau bacteriană traheobronșică sau, mai rar, o malignitate, dar poate fi și rezultatul expunerii la gaze nocive. Dacă traheea și bronhiile mari sunt bogat inervate, în schimb parenchimul pulmonar și bronhiile mici sunt insensibile.
Durerea din pleurezii
Spaţiul pleural se găseşte între cele două foițe ale pleurei, pleura parietală și pleura viscerală, şi conţine un strat fin de lichid seros, relativ acelular, clar, nu mai mult de 15 ml şi care serveşte la lubrifierea suprafeţei pleurale. Revărsatul pleural (pleurezia) este prezent când există o cantitate de lichid în exces în spaţiul pleural.
Simptomele comune ale pleureziei, indiferent de etiologia ei, sunt junghiul toracic, tusea și dispneea[xii]. O durere toracică este frecvent manifestarea pleuritei “uscate”, în faza de debut a pleureziei, şi de regulă se diminuează cu acumularea lichidului. Când cantitatea de lichid crește, simptomatologia este dominată de dispnee, caracteristică mai ales revărsatelor mari. De cele mai multe ori durerea este accentuată de inspirul profund, tuse şi poziţie (pacienții adoptă o poziţie antalgică, preferă să se culce pe partea bolnavă pentru a reduce mişcările costale). În unele cazuri însă ea este percepută ca o durere surdă, continuă. Durerea poate să reapară în faza de resorbție a pleureziei, când cantitatea de lichid scade, fapt ce alarmează bolnavul căruia trebuie să i se explice ce se întâmplă. Cel mai ades evoluţia unei pleurezii corect tratate este spre resorbţie integrală cu sechele pleurale minime. Aceste sechele constau în fibroză pleurală, cu aderența celor două foițe pleurale, localizată cel mai ades într-o singură zonă relativ mică şi fără repercursiuni clinico-funcţionale. Rar, şi mai ales dacă pleurezia nu este corect tratată, „vindecarea” se produce cu sechele pleurale majore: simfiză şi îngroşeri pleurale, calcificări pleurale, fibroze pleurogene. Includem toate aceste modificări sub denumirea de ”pahipleurită”. Grosimea pleurei poate să ajungă în aceste situații la 2 cm sau chiar peste în jurul întregului plămân, conducând la o scădere de volum a întregului hemitorace și având drept consecinţă tulburări severe de ventilaţie.
Durerea din pneumotorax
Pneumotoraxul (pnx) se defineşte prin prezenţa aerului între cele două foiţe ale pleurei. Este cauzat de o breşă care pune în comunicare spaţiul pleural cu spaţiile aeriene; această breşă este uneori consecinţa unui traumatism pe plămân sănătos, dar cel mai ades ruptura se produce într-o zonă pulmonară distrofică.
Simptomatologia este aceeaşi indiferent de etiologia pneumotoraxului. Ea este dominată de junghi toracic de aceeaşi parte cu leziunea şi dispnee. Severitatea ambelor simptome este variabilă. Dispneea depinde de extinderea pnx şi de boala de bază. Dacă pnx este mic, bolnavul poate fi asimptomatic. Simptomatologia este alarmantă când pnx este brutal şi masiv. Dispneea se agravează brusc iar bolnavul prezintă durere toracică atroce, violentă, şi fenomene de asfixie gravă (anxietate, tahipnee superficială, hipotensiune, cianoză).
Durere toracică din pneumonii
Pneumonia nu este o singură boală, ci un grup de infecţii specifice, cu etiologii multiple, fiecare cu epidemiologie, patogenie, prezentare clinică şi prognostic diferite.
Din punct de vedere al severităţii şi evoluţiei clinice, pneumoniile pot prezenta forme variabile, de la uşoare până la fulminante şi fatale, cu serioase complicaţii chiar şi la persoanele anterior sănătoase. Le împărțim în funcție de manifestările clinice și etiologie în pneumonii tipice și atipice.
- Pneumonia „tipică” are de regulă un debut brutal cu frison solemn, apoi creşterea rapidă a febrei. Tusea productivă cu spută purulentă, dispneea cu tahipnee şi junghiul toracic de tip pleural (descris mai sus) sunt simptomele tipice, dar nu specifice, ale pneumoniei. Bolnavul mai poate prezenta şi alte semne: herpes la nivelul buzelor, deshidratare, tendinţă la hipotensiune, semne de insuficienţă respiratorie. Printre cauzele insuficienței respiratorii se include imobilizarea antalgică a peretelui toracic, indusă de durerile foarte severe, accentuate de tuse şi respiraţie, alături de masivitatea procesului pneumonic, suprapunerea pneumoniei pe o boală cronică dispneizantă. Acest tablou clinic clasic este dat de regulă de bacterii.
- Pneumonia „atipică” are un debut insidios, progresiv. Bolnavul prezintă tuse uscată sau spută sero-mucoasă minimă, dispnee cu tahipneeși de regulă nu prezintă durere. Prezintă în schimb simptome extrapulmonare variate care pot domina uneori tabloul clinic: cefalee, mialgii, oboseală, dureri de gât, greţuri, vărsături, diaree, leziuni cutanate, afectare meningeală, anemie, disfuncții hepato-renale, deteriorarea stării mentale, ș.a. Pneumonia atipică este în principal de etiologie virală, mai rar micotică sau bacteriană.
- Durerea din embolismul pulmonar. Dispneea cu tahipnee este simptomul cel mai frecvent în tromboembolismul pulmonar (TEP), într-o asemenea măsură încât absenţa sa pune la îndoială diagnosticul.
- TEP masiv se produce când peste 50% din patul pulmonar vascular este obstruat şi se manifestă prin dispnee severă şi persistentă, cianoză, durere. Dispneea cu tahipnee poate să dureze ore sau zile, cu o frecvenţă ce poate depăşi 30/min; poate exista o discrepanţă între severitatea ei şi examenul obiectiv normal. Durerea este violentă, frecvent retrosternală, cu senzaţie de compresie sau constricţie, cu durată variabilă de la minute la ore, absenţa iradierilor (diagnostic diferenţial cu infarctul miocardic acut). Semnele de mare gravitate sunt sincopa, hipotensiunea, şocul. TEP-ul masiv poate fi la originea morţii subite.
- TEP mic, localizat periferic în vecinătatea pleurei (infarct pulmonar) se exprimă prin junghi de tip pleural, tuse, hemoptizie. Debutul este brusc şi junghiul se agravează cu inspiraţia, iniţial este localizat dar se poate extinde şi poate iradia în umăr sau în regiunea abdominală inferioară, are durată variabilă de la câteva ore la câteva zile. Tusea este uscată, fără nimic specific. Hemoptizia este de regulă mică, repetitivă, cu sânge roşu, care după câteva zile devine brun-negricios. În TEP mic sunt normale atât funcţiile cordului drept cât şi presiunea arterială sistemică.
Durerea toracică din tumorile pulmonare maligne
Semnele şi simptomele în cancerul bronho-pulmonar (CBP) sunt generate de dezvoltarea locală a tumorii, extensia regională a tumorii la nivelul toracelui, metastazele la distanţă prin diseminare hematogenă şi sindroamele paraneoplazice.
Dezvoltarea locală a tumorii
- Dezvoltarea endobronşică a tumorilor centrale se manifestă clinic prin tuse, hemoptizie, respiraţie dificilă, pneumonii obstructive (febră şi tuse productivă).
- Dezvoltareatumorilor periferice provoacă junghi prin invazie pleurală sau a peretelui toracic, tuse, dispnee de tip restrictiv, simptome de abces pulmonar ce apar ca urmare a abcedării tumorii.
Extensia regională a tumorii la nivelul toracelui
Extensia regională a tumorii se face fie prin contiguitate, din aproape în aproape, fie prin diseminare limfatică la nivelul ganglionilor regionali. Tumora se poate extinde la toate organele din jur provocând manifestări variate în funcție de organul afectat, printre care și dureri toracice în cazul extensiei tumorilor spre pleură. O durere caracteristică este descrisă în sindromul Pancoast (tumoră de vârf). Acesta apare ca urmare a extensiei tumorii spre apexul pulmonar, afectând plexul brahial (ultima rădăcină cervicală și prima toracală) şi generează dureri la nivelul umerilor cu iradiere caracteristică ulnară[xiii]; se asociază ades cu leziuni osteolitice la nivelul primelor două coaste.
Metastazele la distanţă prin diseminare hematogenă
Virtual, CBP poate metastaza în orice organ. Localizările cele mai frecvente sunt: creierul, oasele, măduva osoasă, ficatul, ganglionii supraclaviculari şi ocazional axilari şi inghinali, glandele suprarenale. Dureroase sunt de regulă metastazele osoase, care se pot însoți și de fracturi patologice, precum și cele hepatice.
Durerea diafragmatică
Durerea diafragmatică este determinată de iritația terminațiilor nervoase de la nivelul pleurei diafragmatice. În acest context pleureziile diafragmatice, secundare de cele mai multe ori unor pneumonii bazale sau unor pericardite, sunt principala cauză a durerilor. Ele se pot manifesta clinic prin dureri de-a lungul mușchiului trapez sau rebordului costal, dureri ce sunt accentuate de tuse și de inspirul profund. Alte cauze de dureri diafragmatice mai pot fi abcesul subfrenic și hernia organelor abdominale prin hiatusul diafragmatic.
Durerea toracică din angina pectorală
Angina stabilă este una din formele de expresie ale bolii coronariene cronice (BCC) cel mai frecvent cauzată de obstrucția arterelor coronare prin formarea plăcilor de aterom. Tradițional se consideră că BCC este caracterizată prin apariția simptomatologiei dureroase toracice legate de efort atunci când sunt prezente obstrucții coronariene ≥ 50% ale trunchiului arterei coronare stângi, sau ≥ 70% pe una sau mai multe din arterele coronare principale.
Durerea din angina pectorală are următoarele caracteristici:
- Localizată de obicei retrosternal, dar poate fi și precordială, epigastrică sau, izolat, și în altă zonă în care se produce iradierea; zona dureroasă este în general extinsă, bolnavul arătând-o cu mâna, și nu cu degetul.
- Condiții de apariție: după efort, în special la mers, pe teren plat sau în pantă, mai ales pe frig, sau după o masă copioasă.
- Percepută și descrisă de bolnav ca sufocare, constricție, strivire, greutate, gheară, presiune, disconfort, amorțeală, arsură, etc.
- Cu iradire la nivelul brațului stâng, dar și pe brațul drept sau în ambele brațe, în umeri, în mandibulă, epigastric, la nivelul articulației coatelor sau pumnului, uni- sau bilateral.
- Episodul tipic de angină pectorală are o durată scurtă, de 2-3 minute, rareori peste 5 minute, se ameliorează și dispare odată cu îndepărtarea factorului precipitant sau după administrarea de nitroglicerină.
- Deseori crizele de angină se însoțesc de anxietate, de teamă de senzația morții iminente; alteori de dispnee, palpitații, transpirații și, mai rar, de lipotimie sau sincope.
Durerea din infarctul miocardic
Infarctul miocardic (IM) este definit ca necroză a celulelor miocardice determinată de ischemia prelungită, peste 30 min de întrerupere completă a fluxului coronarian. Durerea este principalul simptom, adesea definitor pentru clinica IM. Are caracteristicile durerii anginoase împinse la extrem.
- Localizarea este toracică anterioară, cu posibile iradieri în multiple zone.
- Intensitatea este extremă, sfâșietoare; caracterul este de apăsare, de strivire, ca o menghină.
- Durata este de ore.
- Nu are factor declanșant, nici nu se calmează la nitroglicerină.
- Extrem de importante sunt fenomenele însoțitoare, care uneori pot deveni simptom dominant: anxietate extremă, astenie fizică importantă, paloare prin vasoconstricție și transpirații profuze.
Durerea din pericardită
Pericardita este generată de o inflamație acută sau cronică a foițelor pericardului, însoțită sau nu de existența lichidului pericardic. Durerea din pericardită:
- În general este localizată precordial, mai rar retrosternal.
- Are de obicei caracter constrictiv sau de arsură.
- Iradierea tipică este pe marginea mușchiului trapez[xiv], dar poate iradia și spre gât sau în epigastru.
- Are durată prelungită, variabilă, de la câteva ore la câteva zile.
- Este accentuată de inspirul profund, tuse și decubit dorsal.
- Diminuă sau dispare la aplecarea toracelui în față, aceasta fiind considerată poziția antalgică.
- Apariția ei nu este în relație cu efortul fizic, nu este influențată de administrarea de nitroglicerină, este variabilă ca durată, dar are în general durată lungă, zile (elemente de diagnostic diferențial cu durerea anginoasă).
- Se poate asocia cu dispnee de repaus.
Durerea din disecția de aortă
Durerea din disecția aortei este identificată ca durere toracică și este localizată toracic anterior, apare brusc, este severă și atinge în timp relativ scurt intensitatea maximă. Durerea poate fi descrisă, pe bună dreptate, ca „sfâșiere” sau „ruptură” și iradiază larg, la gât, maxilar, spate, lombe, abdomen,membrele inferioare, pe măsură ce disecţia se extinde de la punctul său de origine. Frecventse asociază cu stare de agitație, neliniște, amețeli, transpirații, dispnee, greață, vărsături și uneori febră. Acest tip de durere trebuie diferențiată de durerea din angina pectorală. Se însoțește de tulburări ischemice în teritoriul irigat de ramurile aortei: insuficiență circulatorie cerebrală, renală, intestinală, și sindrom de ischemie acută periferică a membrelor inferioare.
Durerea mediastinală
Mediastinul este regiunea topografică situată la mijlocul cavităţii toracice, între cei doi plămâni. În ceea ce priveşte conţinutul, mediastinul conține o diversitate de organe: ganglioni limfatici, cordul şi vasele mari, căile aeriene, esofagul, canalul toracic, nervi. Această diversitate de organe care se aglomerează într-o zonă atât de restrânsă explică complexitatea sindromului mediastinal şi importanţa topografică şi patologică a acestei regiuni.
Sindromul mediastinal este un sindrom radio-clinic complex ce constă în perturbări de natură invazivă sau compresivă a tranzitului fiziologic prin marile căi vasculare, aeriene, digestive şi nervoase ale mediastinului. Patologia mediastinală include următoarele grupe de afecţiuni: tumori primitive sau metastatice, adenopatii benigne sau maligne, un grup heterogen cuprinzând boli inflamatorii (mediastinite), unele afecţiuni ale marilor vase (anevrisme) sau ale esofagului (megaesofag, diverticuli), emfizemul şi herniile mediastinale.
Cel puțin jumătate dintre afecțiunile mediastinului sunt asimptomatice clinic. Atunci când devin simptomatice pot avea o simptomatologie proprie, dependentă de natura procesului patologic (tumoră malignă, limfom malign, tuberculoză, sarcoidoză, tumoră benignă, etc), dar deseori săracă şi nespecifică, sau o simptomatologie „de împrumut”, traducând disfuncţia organelor şi formaţiunilor mediastinale comprimate sau, în cele maligne, invadate.
Tumorile mediastinale importante (limfoame, cancer esofagian), se manifestă rar prin durere toracică, și numai atunci când sunt interesate structurile nervoase. Durerea este principalul simptom însă în emfizemul mediastinal și în mediastinitele acute. Emfizemul mediastinal spontan, apărut în urma unui efort și produs printr-o ruptură alveolară, însoțit uneori și de pneumotorax mediastinal, se traduce printr-o durere foarte intensă, retrosternală, ce iradiază în umeri și durează mai multe ore. Mediastinitele acute, cel mai frecvent apărute după o perforaţie esofagiană de diferite etiologii, precum și după traumatisme toracice, perforații neoplazice în mediastin, exereze pulmonare, ș.a. se manifestă clinic prin durere retrosternală, febră, disfagie, dureri în gât, torticolis[xv], iar în cazul cointeresării traheii prin tuse şi dispnee. Durerea este severă, retrosternală sau cu un alt sediu (în special în spate, la coloana vertebrală), intensificată de deglutiție sau de mișcări bruște ale trunchiului.
Suferințe gastro-intestinale
Dintre suferințele gastro-intestinale, numai durerea esofagiană poate preta la confuzii cu durerea din angina pectorală, celelalte tipuri de dureri, cum ar fi durerile din colecistită, ulcerul gastric și duodenal, precum și cea din pancreatita acută pot pune probleme de diagnostic diferențial numai în cazul în care durerea se percepe la nivelul toracelui inferior și se confundă cu durere toracică.
Pentru esofag, o durere toracică poate apărea în cadrul bolii de reflux gastro-esofagian(cea mai frecventă cauză identificabilă esofagiană a durerii toracice), în esofagitele acute, cu referire specială la cea post-caustică, în cancerul esofagian sau în tulburări ale motilității esofagiene (spasm esofagian, acalazie[xvi], sfincter esofagian inferior hiperactiv, ș.a)
- Boala de reflux gastro-esofagian apare când cantitatea de conținut gastric care refluează în esofag este peste limitele normale, determinând apariția simptomelor, asociate sau nu cu leziuni esofagiene (esofagita). Aceasta este consecința depășirii mecanismelor normale antireflux. Leziunile esofagiene apar ca urmare a dezechilibrului între factorii de apărare ai mucoasei esofagiene (barierele antireflux, clearance-ul luminal esofagian, rezistența tisulară) și factorii de agresiune conținuți în fluidul de reflux (acid clorhidric și pepsină, săruri biliare, enzime pancreatice). Durerea retrosternală din boala de reflux pune uneori probleme de diagnostic diferențial cu angina pectorală, în special când apare izolată. Diagnosticul diferențial este ușurat de faptul că de cele mai multe ori această durere este însoțită de: pirozis[xvii], regurgitație[xviii]disfagie și odinofagie[xix].
- Esofagita acută postcaustică are drept cauză ingestia involuntară sau voluntară a unor substanțe caustice puternice, acide (acid sulfuric, acid clorhidric, acid azotic, acid acetic, acid oxalic) sau alcaline (hidroxizi de sodiu, potasiu, amoniu, carbonați de sodiu și potasiu). Aceste substanțe determină leziuni anatomice severe: necroză, inflamație, descompunerea grăsimilor din peretele esofagian, tromboza vasculară și colonizarea bacteriană. Gravitatea simptomelor este pe măsura gravității leziunilor anatomice, durerea cu localizare buco-faringiană, retrosternală și epigastrică fiind pe primul plan. Ea este însoțită de imposibilitatea sau refuzul de a înghiți, greață și vărsături, hematemeză[xx], dispnee, salivație excesivă, paloare, febră.
- Cancerul esofagian reprezintă a opta cea mai frecventă neoplazie și a șasea cea mai frecventă cauză de deces prin cancer la nivel mondial. Simptomele sugestive pentru obstrucția esofagiană apar de regulă în stadii avansate ale bolii, local sau cu metastaze la distanță. O durere toracică iradiată posterior sugerează de fapt invazia structurilor periesofagiene. Ea este precedată sau însoțită de disfagie (prezentă inițial numai pentru solide, apoi și pentru lichide), odinofagie, răgușeală, tuse, inapetența urmată de scădere ponderală.
- [i]Pleura – Membrană seroasă care învelește plămânii, formată din două foițe, din care numai cea parietală, aflată în vecinătatea peretelui toracic este înalt sensibilă.
- [ii]Malign – De natură gravă, care evoluează spre agravare, tumori canceroase. Antonimul: benign.
- [iii]Pneumotorax – Prezența aerului între cele două foițe ale pleurei.
- [iv]Embolie – Obstruare bruscă a unui vas sanguin sau limfatic.
- [v]Diafragm – Mușchiul care separă cavitatea toracică de cea abdominală.
- [vi]Emfizem – Sindrom care se datorează infiltrării de aer în interstițiile țesutului conjunctiv al unui organ.
- [vii]Hemotorax – Prezența sângelui între cele două foițe ale pleurei.
- [viii]Edem – Acumulare excesivă de lichid seros în spațiile intercelulare ale organelor și țesuturilor.
- [ix]Trichineloză – Boală parazitară provocată de trichină, comună omului sau unor animale, manifestată prin dureri musculare, febră și tulburări digestive.
- [x]Dermatomiozită – Dermatită scleroasă, însoțită de degenerarea nesupurativă, cu contractură, a mușchilor striați.
- [xi]Artrită – Boală care se manifestă prin inflamarea articulațiilor în urma unei infecții microbiene sau a dereglării metabolismului. În general terminația ”ită”, adăugată numelui unui organ, se referă la un proces inflamator, ex: pleurită, pericardită, mediastinită, pancreatită, colecistită, ș.a. Artrita trebuie diferențiată de ”artroză” care semnifică o boală articulară cronică, neinflamatorie, de tip deformant.
- [xii]Dispnee – Greutate în respirație. Tahipnee – accelerarea ritmului respirator.
- [xiii]Ulna – Ulna sau cubitusul este unul dintre cele două oase ale antebrațului.
- [xiv]Mușchiul trapez – Acesta este un mușchi mare, triunghiular și aplatizat, care face legătura între coloana vertebrală și umăr
- [xv]Torticolis – Simptom caracterizat prin înclinarea laterală a capului și a coloanei cervicale în urma unei afecțiuni musculare, vertebrale su nervoase.
- [xvi]Acalazie – Incapacitate a musculaturii netede a tubului digestiv, în stare de spasm, de a se relaxa.
- [xvii]Pirozis – Senzație de arsură retrosternală inferioară, care urcă din stomac prin esofag, cu un gust acru, provocată de hiperaciditate; apare în special după mese voluminoase sau după consum de grăsimi, condimente, citrice, alcool, cafea, ciocolată, etc, dar și în anumite poziții (anteroflexie, decubit).
- [xviii]Regurgitație – refluarea conținutului gastric în cavitatea bucală, fără efort de vomă.
- [xix]Odinofagie – durere la înghițirea bolusului alimentar (deglutiție dureroasă).
- [xx]Hematemeză – Hemoragie digestivă, sângele fiind eliminat în urma unui efort de vărsătură.
